Choroba wieńcowa – poznaj najważniejsze przyczyny, objawy, metody diagnostyki oraz skuteczne sposoby leczenia i profilaktyki. Sprawdź, jak zadbać o serce!
Spis treści
- Czym jest choroba wieńcowa? Definicja i podstawy
- Najważniejsze przyczyny rozwoju choroby wieńcowej
- Objawy choroby wieńcowej — jak je rozpoznać?
- Diagnostyka choroby wieńcowej: badania i przebieg
- Skuteczne leczenie choroby wieńcowej: farmakoterapia, zabiegi i zmiana stylu życia
- Profilaktyka i zapobieganie chorobie wieńcowej
Czym jest choroba wieńcowa? Definicja i podstawy
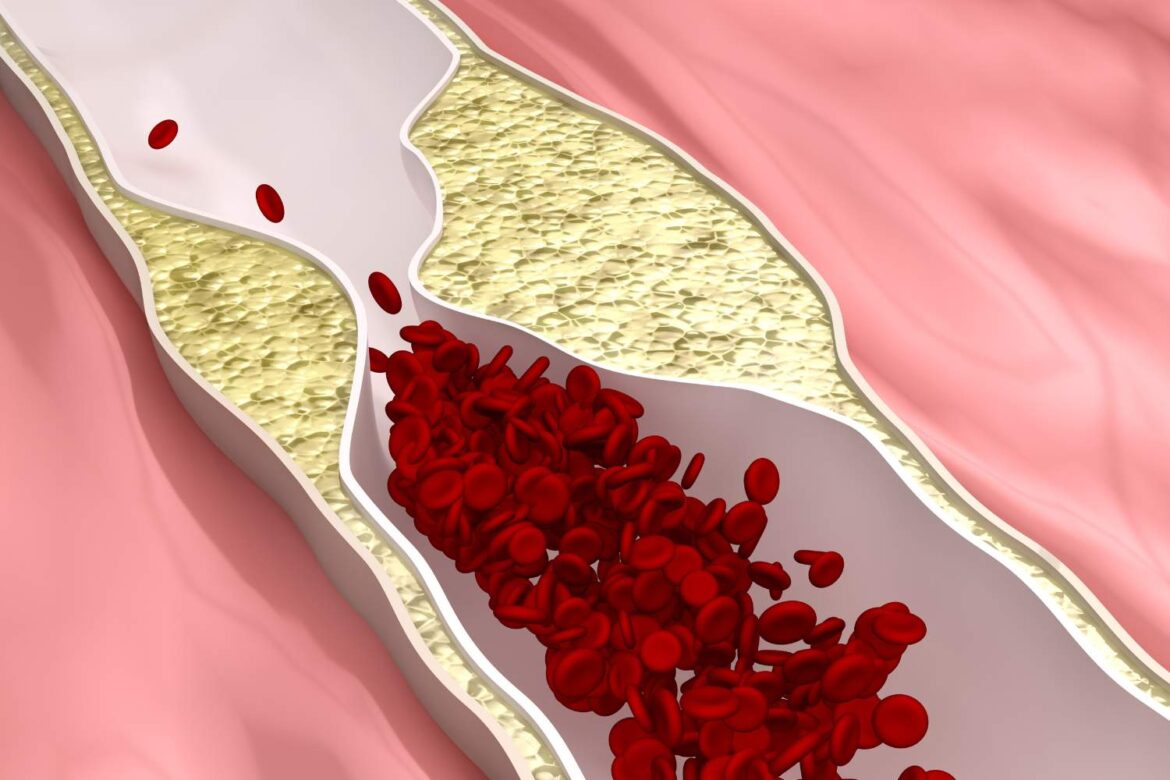
Choroba wieńcowa, zwana również chorobą niedokrwienną serca, to przewlekłe schorzenie układu sercowo-naczyniowego, które polega na postępującym zwężaniu i usztywnieniu naczyń wieńcowych — tętnic odpowiedzialnych za dostarczanie tlenu oraz substancji odżywczych do mięśnia sercowego. Głównym mechanizmem leżącym u podstaw tego procesu jest miażdżyca, czyli odkładanie się blaszek miażdżycowych na ścianach tętnic. Z biegiem lat blaszki te narastają, utrudniając swobodny przepływ krwi. Niedostateczne zaopatrzenie serca w tlen prowadzi do niedokrwienia mięśnia sercowego, co wywołuje charakterystyczne objawy, takie jak ból w klatce piersiowej (dławica piersiowa) i może prowadzić do niebezpiecznych powikłań, w tym zawału serca. Choroba wieńcowa zajmuje jedno z czołowych miejsc w statystykach umieralności na świecie i uznawana jest za globalne wyzwanie zdrowotne, szczególnie w krajach wysoko rozwiniętych, gdzie styl życia sprzyja rozwojowi czynników ryzyka, takich jak dieta bogata w tłuszcze zwierzęce, niska aktywność fizyczna, palenie papierosów czy przewlekły stres. Mimo że choroba wieńcowa może rozwijać się przez wiele lat bezobjawowo, jej skutki bywają dramatyczne, gdy nagle dojdzie do ostrego niedokrwienia serca. Bardzo często pierwszy poważny incydent, taki jak zawał mięśnia sercowego, daje o sobie znać dopiero w zaawansowanej fazie schorzenia. To właśnie dlatego choroba ta jest określana mianem “cichego zabójcy”. Warto zaznaczyć, że objawy choroby wieńcowej mogą być nietypowe lub różnić się intensywnością w zależności od osoby, przez co diagnoza oraz właściwe postępowanie terapeutyczne wymagają indywidualnego podejścia.
Rozumienie podstawowych mechanizmów rozwoju choroby wieńcowej jest kluczowe dla skutecznej profilaktyki oraz leczenia. W procesie etiologicznym ogromną rolę odgrywa uszkodzenie śródbłonka naczyń krwionośnych – cienkiej warstwy komórek wyścielającej naczynia od środka. Do uszkodzenia dochodzi na skutek działania czynników takich jak wysokie ciśnienie tętnicze, podwyższony poziom cholesterolu LDL, nadmierna ilość wolnych rodników czy obecność cukrzycy. Uszkodzony śródbłonek staje się miejscem odkładania cholesterolu oraz innych lipidów, które są stopniowo oplatane przez komórki zapalne, tworząc blaszki miażdżycowe. Z czasem blaszki te mogą pękać lub powodować znaczne zwężenie światła naczyń, co prowadzi do upośledzenia przepływu krwi do serca. W sytuacjach, gdy zapotrzebowanie serca na tlen gwałtownie wzrasta – na przykład podczas wysiłku fizycznego, silnego stresu lub przeziębienia – zmiany te stają się przyczyną dolegliwości bólowych i potencjalnie groźnych powikłań. Oprócz typowej dławicy piersiowej, pacjent może doświadczać szeregu innych objawów, takich jak duszność, uczucie zmęczenia, kołatanie serca lub even omdlenia. Rzadziej występują postacie choroby wieńcowej bez typowych objawów bólowych – tzw. “cicha niedokrwistość serca”, która bywa przypadkowo wykrywana podczas badań diagnostycznych. Z klinicznego punktu widzenia wyróżnia się kilka postaci choroby wieńcowej, w tym dławicę stabilną, niestabilną i zawał serca jako najbardziej zaawansowaną postać ostrego niedokrwienia. Choroba wieńcowa nie jest jednak nieuchronnym losem; odpowiednia wiedza, wdrożenie profilaktyki oraz leczenie czynników ryzyka mogą skutecznie zahamować jej rozwój i poprawić jakość życia osób zagrożonych tą dolegliwością. Obecnie uważa się, że złożone oddziaływanie czynników genetycznych i środowiskowych determinuje ryzyko zachorowania na chorobę wieńcową, dlatego tak ważne jest regularne monitorowanie stanu zdrowia oraz szybka reakcja na pierwsze niepokojące objawy.
Najważniejsze przyczyny rozwoju choroby wieńcowej
Choroba wieńcowa rozwija się w wyniku skomplikowanej interakcji czynników genetycznych, środowiskowych oraz metabolicznych, które wpływają na funkcjonowanie naczyń krwionośnych serca. Najistotniejszym patomechanizmem jest tu proces miażdżycowy, czyli odkładanie się blaszek miażdżycowych w ścianach tętnic wieńcowych. Kluczową rolę odgrywa przewlekłe uszkodzenie śródbłonka naczyniowego, spowodowane głównie przez nieprawidłowe wartości lipidów – zwłaszcza podwyższony poziom cholesterolu LDL („złego” cholesterolu) oraz obniżony poziom HDL („dobrego” cholesterolu). Niekorzystny profil lipidowy powoduje gromadzenie się cholesterolu w ścianie tętnic, prowadząc do powstawania zmian miażdżycowych oraz stopniowego zwężania światła naczyń. Innym ważnym czynnikiem predysponującym do uszkodzenia naczyń jest długotrwale utrzymujący się podwyższony poziom glukozy we krwi u osób z cukrzycą oraz stanami przedcukrzycowymi. Cukrzyca nie tylko sprzyja miażdżycy, ale także nasila proces zapalny, co przekłada się na szybszy rozwój zmian zwyrodnieniowych wewnątrz naczyń. Dodatkowo, wysokie ciśnienie tętnicze krwi prowadzi do wzrostu oporu naczyniowego oraz przeciąża ściany tętnic, przyspieszając ich degenerację. Nadciśnienie często współistnieje z innymi czynnikami ryzyka, potęgując niekorzystne działanie na serce i cały układ krążenia.
Wśród najważniejszych czynników ryzyka należy wymienić również palenie tytoniu, które nie tylko bezpośrednio uszkadza śródbłonek, ale także zwiększa skłonność płytek krwi do zlepiania się, co sprzyja tworzeniu zakrzepów wewnątrznaczyniowych. Szkodliwy wpływ ma ponadto przewlekły stres – u osób narażonych na długotrwałe obciążenie psychiczne obserwuje się wyższy poziom kortyzolu i adrenaliny, co przekłada się na zjawiska zapalne oraz podwyższenie ciśnienia. Brak aktywności fizycznej, siedzący tryb życia i nadmiar kalorii w diecie skutkują stopniowym wzrostem masy ciała, co, poza otyłością, predysponuje do insulinooporności, cukrzycy typu 2 oraz wzrostu poziomu trójglicerydów we krwi. Warto podkreślić rolę predyspozycji genetycznych – jeżeli w rodzinie występowały przypadki przedwczesnej choroby wieńcowej, to ryzyko jej rozwoju istotnie rośnie. Niebagatelne znaczenie ma również wiek i płeć: mężczyźni po 45. roku życia oraz kobiety po menopauzie są grupą szczególnie narażoną, ze względu na wygaśnięcie naturalnej ochrony hormonalnej. Przewlekłe choroby zapalne, takie jak reumatoidalne zapalenie stawów czy przewlekłe choroby nerek, także wpływają negatywnie na stan naczyń. Współwystępowanie kilku czynników ryzyka w znaczący sposób przyspiesza proces miażdżycowy i pogarsza rokowanie – dlatego tak ważne jest równoczesne kontrolowanie ciśnienia, poziomu glukozy, lipidów oraz eliminacja czynników środowiskowych, zwłaszcza palenia papierosów i nadwagi. Choroba wieńcowa nie powstaje w wyniku pojedynczego czynnika – to efekt wieloletniego oddziaływania różnych aspektów stylu życia, czynników metabolicznych oraz indywidualnej predyspozycji organizmu. Złożoność tych procesów sprawia, że rozpoznanie i skuteczna profilaktyka wymagają uwzględnienia szerokiego kontekstu zdrowotnego pacjenta oraz systematycznego monitorowania wszystkich elementów wpływających na zdrowie naczyń wieńcowych.
Objawy choroby wieńcowej — jak je rozpoznać?
Choroba wieńcowa przez długi czas może rozwijać się zupełnie bezobjawowo lub prezentować bardzo dyskretne dolegliwości, które łatwo przypisać innym przyczynom, takim jak przemęczenie czy stres. Najbardziej charakterystycznym i rozpoznawalnym objawem choroby wieńcowej jest ból w klatce piersiowej, określany przez lekarzy jako dławica piersiowa (angina pectoris). Ten ból najczęściej ma charakter ucisku, ściskania lub pieczenia, lokalizuje się za mostkiem i może promieniować do lewego ramienia, barku, szyi, żuchwy, pleców czy nawet do nadbrzusza. Dławica piersiowa zazwyczaj występuje w sytuacjach zwiększonego zapotrzebowania serca na tlen, takich jak intensywny wysiłek fizyczny, stres psychiczny, silne emocje, obfity posiłek lub ekspozycja na zimno. W zaawansowanej postaci choroby wieńcowej dolegliwości mogą pojawiać się nawet w spoczynku, co świadczy o znacznym zwężeniu tętnic wieńcowych. Objawom bólowym często towarzyszy uczucie duszności, zwłaszcza podczas wysiłku czy wchodzenia po schodach, co wynika z niedostatecznego zaopatrzenia mięśnia sercowego w tlen. Pacjenci mogą również doświadczać uczucia zmęczenia, osłabienia, kołatania serca oraz zawrotów głowy, a niekiedy mogą pojawić się omdlenia czy krótkotrwała utrata przytomności. Szczególnie niepokojącym objawem jest nagłe pogorszenie tolerancji wysiłku, czyli wyraźne zmniejszenie zdolności do wykonywania codziennych czynności, które wcześniej nie sprawiały trudności. U niektórych osób ból wieńcowy może przybierać formę atypową — zamiast klasycznego bólu w klatce piersiowej, mogą pojawiać się jedynie nudności, ból brzucha, zmęczenie czy pocenie się. Taka nietypowa prezentacja objawów dotyczy najczęściej kobiet, osób w podeszłym wieku oraz pacjentów z cukrzycą, wśród których zaburzenia czucia bólu są szczególnie częste. Dlatego tak ważne jest, aby nie lekceważyć żadnych, nawet subtelnych sygnałów wysyłanych przez organizm.
Początkowe objawy choroby wieńcowej bywają mylone z dolegliwościami żołądkowo-jelitowymi, mięśniowo-szkieletowymi lub pochodzącymi z układu oddechowego, co znacznie opóźnia właściwą diagnozę oraz rozpoczęcie leczenia. Często pacjenci tłumaczą dyskomfort w klatce piersiowej nadmiernym wysiłkiem, wiekiem czy brakiem formy fizycznej, a tymczasem nieswoiste objawy, takie jak przewlekłe zmęczenie, nagłe osłabienie czy duszność, mogą świadczyć o poważnych zaburzeniach ukrwienia mięśnia sercowego. Należy pamiętać, że w niektórych przypadkach pierwszą manifestacją choroby niedokrwiennej serca może być tzw. zawał serca — ostry, silny ból w klatce piersiowej połączony z uczuciem lęku, zimnymi potami, nudnościami lub utratą przytomności. Z tego powodu każda nagła, wcześniej nieznana dolegliwość ze strony układu sercowo-naczyniowego powinna skłonić do natychmiastowej konsultacji medycznej. Szczególnie istotna jest czujność w grupach wysokiego ryzyka, takich jak osoby z nadciśnieniem, cukrzycą, hipercholesterolemią, palacze czy osoby obciążone dodatnim wywiadem rodzinnym. Rozpoznanie objawów choroby wieńcowej wymaga zatem wyjątkowej uwagi zarówno ze strony pacjenta, jak i lekarza, opierając się nie tylko na typowych bólach dławicowych, ale również na innych, mniej oczywistych symptomach. Wczesne wykrycie nawet nietypowych dolegliwości i szybkie wdrożenie odpowiedniej diagnostyki znacznie zwiększa szanse na skuteczne leczenie oraz zmniejszenie ryzyka poważnych powikłań sercowo-naczyniowych.
Diagnostyka choroby wieńcowej: badania i przebieg
Proces diagnostyki choroby wieńcowej wymaga wieloetapowego podejścia, które umożliwia nie tylko identyfikację tego schorzenia, ale również precyzyjną ocenę stopnia zaawansowania zmian w naczyniach wieńcowych oraz ryzyka powikłań sercowo-naczyniowych. Diagnostykę rozpoczyna się od wnikliwego zebrania wywiadu lekarskiego, w którym szczególną uwagę zwraca się na charakter i częstość występowania objawów, czynniki ryzyka (takie jak nadciśnienie, cukrzyca, palenie tytoniu, hipercholesterolemia czy obciążenia rodzinne), a także na styl życia pacjenta. Następnie lekarz przeprowadza szczegółowe badanie fizykalne, oceniając m.in. czynność serca, ciśnienie tętnicze, obecność szmerów nad sercem oraz ewentualnych obrzęków obwodowych. W kluczowym etapie diagnostyki stosuje się szeroki wachlarz badań nieinwazyjnych i inwazyjnych, dobieranych indywidualnie w zależności od postaci choroby, obecności objawów oraz stopnia zaawansowania schorzenia. Do podstawowych i najczęściej wykonywanych badań zalicza się elektrokardiogram (EKG) spoczynkowy, który pozwala na wykrycie zaburzeń rytmu serca, objawów przerostu mięśnia sercowego oraz niedokrwienia. Jednakże, ze względu na możliwość bezobjawowego przebiegu choroby lub występowania objawów wyłącznie pod wpływem wysiłku, niezbędne jest także przeprowadzenie EKG wysiłkowego (tzw. test wysiłkowy – próba na bieżni lub rowerze), podczas którego rejestrowane są zmiany w zapisie EKG, pojawiające się w odpowiedzi na wzmożone zapotrzebowanie serca na tlen. Badanie to umożliwia obiektywną ocenę tolerancji wysiłku i wywołanie potencjalnie ukrytych niedokrwień mięśnia sercowego, stanowiąc cenny element diagnostyki różnicowej bólów w klatce piersiowej.
Kolejnym istotnym etapem w diagnostyce choroby wieńcowej są badania obrazowe, takie jak echokardiografia (Echo serca), pozwalająca na ocenę budowy, pracy i wydolności mięśnia sercowego, lokalizację ewentualnych niedokrwień oraz wykrycie powikłań, jak np. zawał serca czy uszkodzenie zastawek. Coraz częściej wykonywane jest również obrazowanie tętnic wieńcowych metodą tomografii komputerowej (koronarografia nieinwazyjna – angio-TK tętnic wieńcowych), która umożliwia ocenę obecności i rozległości blaszek miażdżycowych oraz stopnia zwężenia naczyń. W przypadku wysokiego prawdopodobieństwa choroby wieńcowej lub niejasnych wyników badań nieinwazyjnych, u pacjentów z ciężkimi objawami, wykonuje się inwazyjną koronarografię – złoty standard diagnostyki, polegający na podaniu kontrastu do tętnic wieńcowych i wykonaniu zdjęć rentgenowskich, które w sposób jednoznaczny uwidaczniają zwężenia lub zamknięcia naczyń. Poza badaniami obrazowymi, diagnostyka obejmuje również laboratoryjne oznaczenia poziomu cholesterolu całkowitego, LDL, HDL i trójglicerydów, glukozy we krwi oraz wskaźników zapalnych (CRP, homocysteina), co pozwala ocenić poziom czynników ryzyka oraz monitorować efektywność wdrożonych terapii. W przypadku trudności w rozpoznaniu, pomocne bywają nowoczesne metody, jak scyntygrafia serca (SPECT), rezonans magnetyczny serca (MRI) z oceną przepływu i żywotności mięśnia sercowego. Warto podkreślić, że każdy przypadek choroby wieńcowej wymaga indywidualnego podejścia do diagnostyki, uwzględniając wiek pacjenta, współistniejące choroby, prezentowane objawy oraz ryzyko powikłań. Skuteczność całego procesu diagnostycznego polega na właściwym połączeniu wywiadu, badań fizykalnych, laboratoryjnych oraz obrazowych, dzięki czemu możliwe jest wczesne wykrycie choroby, optymalny dobór leczenia oraz długoterminowa kontrola jej przebiegu. Dokładność współczesnych technik diagnostycznych sprawia, że coraz częściej choroba wieńcowa wykrywana jest na etapie bezobjawowym lub mało zaawansowanym, co otwiera większe możliwości profilaktyki i skutecznego leczenia, ograniczając progresję zmian miażdżycowych i znacznie poprawiając rokowanie pacjentów.
Skuteczne leczenie choroby wieńcowej: farmakoterapia, zabiegi i zmiana stylu życia
Leczenie choroby wieńcowej opiera się na kompleksowym podejściu, które łączy farmakoterapię, nowoczesne zabiegi medyczne oraz znaczącą modyfikację stylu życia. Celem terapii jest nie tylko łagodzenie objawów, ale przede wszystkim zapobieganie powikłaniom w postaci zawału serca, niewydolności serca czy nagłego zgonu sercowego. Każdy pacjent wymaga indywidualnej strategii terapeutycznej, uwzględniającej przebieg choroby, stopień jej zaawansowania, współistniejące schorzenia oraz czynniki ryzyka. Farmakoterapia stanowi trzon leczenia, a grupa stosowanych leków jest szeroka. Najczęściej stosuje się leki zmniejszające niedokrwienie mięśnia sercowego, takie jak azotany, beta-blokery czy blokery kanału wapniowego. Ich zadaniem jest obniżenie zapotrzebowania serca na tlen, rozszerzanie naczyń wieńcowych oraz poprawa tolerancji wysiłku fizycznego. Kluczowym elementem są także leki przeciwpłytkowe, przede wszystkim kwas acetylosalicylowy, który ogranicza ryzyko powstawania zakrzepów wewnątrznaczyniowych. Statyny obniżają poziom cholesterolu frakcji LDL, hamując proces miażdżycowy i redukując ryzyko kolejnych incydentów sercowo-naczyniowych. W przypadku nietolerancji statyn lub niewystarczającego efektu terapeutycznego stosuje się inhibitory PCSK9 oraz ezetymib. Część pacjentów wymaga dodatkowo ACE-inhibitorów lub antagonistów receptora angiotensyny II, szczególnie w przypadku współistniejącego nadciśnienia tętniczego, cukrzycy lub niewydolności serca. Dobór leków i dawek jest ustalany indywidualnie, z uwzględnieniem tolerancji i skuteczności, a regularna kontrola lekarska jest kluczowa dla bezpieczeństwa farmakoterapii.
U części chorych, pomimo właściwego leczenia farmakologicznego, dochodzi do progresji zwężeń naczyń wieńcowych lub pojawiają się epizody ostrego niedokrwienia, wymagające interwencji zabiegowych. Jednym z najczęściej wykonywanych zabiegów jest przezskórna angioplastyka wieńcowa (PCI), podczas której przywraca się prawidłowy przepływ krwi poprzez rozszerzenie zwężonego odcinka naczynia z użyciem balonu oraz wszczepienie stentu. W przypadkach wielonaczyniowej choroby wieńcowej lub skomplikowanych zwężeń, zaleca się wykonanie pomostowania aortalno-wieńcowego (CABG), które polega na wytworzeniu „objazdów” dla krwi omijających zablokowane fragmenty tętnic. Wskazania do tych procedur ustala się na podstawie wyników badań obrazowych, czynników ryzyka oraz ogólnego stanu zdrowia pacjenta. Skuteczność interwencji zależy nie tylko od jakości wykonania zabiegu, ale także od dalszego postępowania – dokładnej kontroli czynników ryzyka oraz stałej terapii farmakologicznej. Niezwykle istotnym, choć często pomijanym filarem terapii, jest kompleksowa zmiana stylu życia, obejmująca modyfikację diety, zwiększenie aktywności fizycznej, walkę z otyłością, zerwanie z paleniem tytoniu oraz skuteczne zarządzanie stresem. Dieta powinna być bogata w warzywa, owoce, produkty pełnoziarniste, ryby oraz niskotłuszczowe źródła białka, a jednocześnie uboga w tłuszcze nasycone, cholesterol, sól i cukry proste. Regularna, dostosowana do możliwości pacjenta aktywność fizyczna – na przykład szybki marsz, jazda na rowerze czy pływanie – sprzyja poprawie wydolności krążeniowej i metabolicznej, redukuje masę ciała, reguluje ciśnienie i poziom lipidów oraz obniża poziom cukru we krwi. Równie ważna jest rezygnacja z palenia tytoniu, ponieważ związki zawarte w dymie papierosowym sprzyjają dalszemu uszkodzeniu naczyń oraz destabilizacji blaszek miażdżycowych. Odpowiednie wsparcie psychologiczne i farmakologiczne bywa niezbędne, aby skutecznie zerwać z nałogiem lub zarządzać przewlekłym stresem, który negatywnie wpływa na układ sercowo-naczyniowy poprzez wzrost ciśnienia, zaburzenia snu czy niekontrolowany apetyt. Edukacja pacjentów oraz ich bliskich w zakresie zdrowego stylu życia, rozpoznawania sygnałów alarmowych i motywowania do regularnych kontroli lekarskich jest jednym z najważniejszych elementów długoterminowego sukcesu leczenia choroby wieńcowej.
Profilaktyka i zapobieganie chorobie wieńcowej
Profilaktyka choroby wieńcowej to kluczowy element podejścia do zdrowia publicznego, mający na celu nie tylko zapobieganie rozwojowi samego schorzenia, ale także minimalizowanie ryzyka poważnych powikłań, takich jak zawał serca czy nagła śmierć sercowa. Skuteczne działania prewencyjne opierają się na ścisłej kontroli czynników ryzyka, zarówno modyfikowalnych, jak i niemodyfikowalnych. Do najważniejszych należą: nadciśnienie tętnicze, zaburzenia gospodarki lipidowej (wysoki poziom cholesterolu, zwłaszcza LDL), cukrzyca, otyłość, palenie tytoniu, niska aktywność fizyczna, niezdrowa dieta, przewlekły stres oraz nadużywanie alkoholu. Z kolei wiek, płeć męska oraz obciążenia rodzinne i genetyczne to czynniki, na które nie mamy wpływu, jednak znajomość własnych predyspozycji może motywować do szczególnej troski o prozdrowotny styl życia. Obecnie szacuje się, że poprzez odpowiednią profilaktykę można znacząco obniżyć ogólne ryzyko rozwoju choroby wieńcowej w populacji, nawet o kilkadziesiąt procent, tym samym przeciwdziałając głównym przyczynom przedwczesnych zgonów w krajach rozwiniętych. Profilaktyka pierwotna dedykowana jest osobom zdrowym, u których celem jest niedopuszczenie do powstania czynników ryzyka bądź wykrycie ich na wczesnym etapie. Zaleca się regularne pomiary ciśnienia tętniczego, badania poziomu cukru oraz ocenę profilu lipidowego minimum raz do roku, zwłaszcza po 40. roku życia. Uzupełnienie stanowi systematyczna aktywność fizyczna – minimum 150 minut umiarkowanego wysiłku tygodniowo (np. szybki marsz, jazda na rowerze, pływanie), która korzystnie wpływa na elastyczność naczyń krwionośnych oraz metabolizm glukozy i lipidów. Równie istotna jest modyfikacja nawyków żywieniowych: dieta śródziemnomorska, bogata w warzywa, owoce, orzechy, pełnoziarniste produkty zbożowe, chude ryby oraz zdrowe tłuszcze roślinne, odgrywa rolę nie tylko w zapobieganiu miażdżycy, ale także w stabilizacji masy ciała oraz regulacji ciśnienia. Ograniczenie spożycia soli, cukrów prostych, czerwonego mięsa oraz tłuszczów trans wywiera pozytywny wpływ na profil sercowo-naczyniowy. Nie mniej ważne jest całkowite wyeliminowanie palenia tytoniu, które wielokrotnie zwiększa ryzyko skurczów naczyń i progresji zmian miażdżycowych. Badania pokazują, że nawet kilkanaście miesięcy po zaprzestaniu palenia ryzyko zgonu z powodu schorzeń układu krążenia istotnie maleje, a poprawa funkcji śródbłonka jest zauważalna już po kilku tygodniach. Warto także zadbać o redukcję nadmiernego stresu, stosując techniki relaksacyjne, np. ćwiczenia oddechowe, medytację czy spacery na świeżym powietrzu. Odpowiednia ilość snu i dbałość o równowagę psychiczną wspiera prawidłową pracę serca, a także pomaga w zarządzaniu pozostałymi czynnikami ryzyka.
Równie istotna, jak profilaktyka pierwotna, pozostaje profilaktyka wtórna, skierowana do osób z rozpoznanymi czynnikami ryzyka lub po przebytych incydentach sercowo-naczyniowych – takich jak zawał mięśnia sercowego, udar czy przebyty zabieg rewaskularyzacji. Działania wtórne skupiają się na ścisłej kontroli parametrów życiowych: regularnym monitorowaniu poziomu cholesterolu, trójglicerydów, wartości glikemii oraz ciśnienia, a także systematycznym stosowaniu leczenia farmakologicznego zgodnie z zaleceniami lekarza. Kluczowe jest przestrzeganie zaleceń dotyczących stosowania statyn, beta-blokerów, inhibitorów konwertazy angiotensyny, leków przeciwpłytkowych i, w razie potrzeby, innych preparatów obniżających ryzyko zatorowości czy progresji miażdżycy. Dodatkowo zaleca się udział w programach rehabilitacji kardiologicznej, które pomagają w powrocie do aktywnego życia, uczą zdrowych nawyków i minimalizują lęk przed ponownym incydentem sercowym. Edukacja zdrowotna odgrywa tu rolę nadrzędną – świadomy pacjent nie tylko lepiej współpracuje z zespołem terapeutycznym, ale również chętniej wdraża zmiany w codziennych nawykach. Bardzo istotne jest wsparcie bliskich, gotowych motywować chorego do kontynuowania leczenia i wypracowania trwałych zachowań prozdrowotnych. Nowoczesne programy profilaktyczne, prowadzone w gabinetach POZ, poradniach kardiologicznych i przez środowiskowe kampanie edukacyjne, zwiększają wykrywalność czynników ryzyka i umożliwiają objęcie szczególną opieką osób najbardziej zagrożonych. Coraz większą rolę odgrywają narzędzia cyfrowe, takie jak aplikacje monitorujące parametry zdrowotne, platformy edukacyjne czy możliwość teleporad, które ułatwiają utrzymanie regularności kontroli stanu zdrowia i przyczyniają się do podniesienia świadomości społecznej na temat zapobiegania chorobie wieńcowej. Ostatecznie bowiem, skuteczna profilaktyka wymaga współpracy wielu podmiotów – od samych pacjentów, przez środowisko medyczne, aż po instytucje odpowiedzialne za tworzenie systemowych rozwiązań i propagowanie zdrowego stylu życia w społeczeństwie.
Podsumowanie
Choroba wieńcowa to jedna z najczęstszych i najpoważniejszych chorób serca, ale dzięki wcześniejszej diagnostyce oraz świadomym zmianom stylu życia można skutecznie ograniczać jej rozwój i objawy. Zwrócenie uwagi na pierwsze symptomy, odpowiednia diagnostyka oraz skuteczne leczenie, w tym przyjmowanie leków i wdrożenie zdrowej diety, pozwalają poprawić jakość życia pacjentów oraz zapobiec niebezpiecznym powikłaniom. Kluczowa pozostaje także profilaktyka – codzienna aktywność fizyczna, zbilansowana dieta, kontrola masy ciała i unikanie czynników ryzyka. Dbając o serce, zyskujemy szansę na dłuższe i zdrowsze życie.