Poznaj objawy i wygląd czerniaka skóry. Sprawdź, jak odróżnić nowotwór od zwykłego znamienia, jak wygląda diagnostyka i profilaktyka czerniaka.
Spis treści
- Czym jest czerniak skóry? Definicja i epidemiologia
- Jak wygląda czerniak skóry? Typowe cechy i różnice od pieprzyka
- Objawy czerniaka skóry – na co zwrócić uwagę?
- Diagnostyka czerniaka: badania i metody rozpoznania
- Profilaktyka czerniaka – jak chronić się przed nowotworem skóry?
- Leczenie czerniaka skóry – szanse na wyleczenie i najnowsze metody
Czym jest czerniak skóry? Definicja i epidemiologia
Czerniak skóry to jeden z najbardziej agresywnych nowotworów złośliwych wywodzących się z komórek barwnikowych skóry, zwanych melanocytami. Jest uważany za szczególnie groźny ze względu na swoją skłonność do szybkiego wzrostu i wczesnego tworzenia przerzutów, zarówno do okolicznych węzłów chłonnych, jak i do innych narządów wewnętrznych, takich jak płuca, wątroba czy mózg. Czerniak może rozwijać się praktycznie w każdym miejscu na skórze, również w obrębie błon śluzowych (jamy ustnej, narządów płciowych) czy oka, jednak najczęściej powstaje w miejscach narażonych na silne oddziaływanie promieniowania ultrafioletowego (UV), np. na plecach, kończynach dolnych oraz twarzy. Nowotwór ten może rozwinąć się zarówno ze zdrowej, nieuszkodzonej skóry, jak i ze zmian barwnikowych już obecnych, takich jak znamiona (potocznie określane jako „pieprzyki”). Czerniak cechuje się zróżnicowanym wyglądem klinicznym i histopatologicznym, dlatego często pozostaje długo niezauważony, a jego rozpoznanie bywa opóźnione, co znacząco wpływa na rokowania pacjenta. Rozwój czerniaka jest ściśle związany z kumulacją mutacji w DNA melanocytów, które mogą być wywoływane m.in. przez przewlekłą lub intensywną ekspozycję na światło słoneczne, a także przez korzystanie z solariów. Istotnym czynnikiem ryzyka są również predyspozycje genetyczne, jasna karnacja, liczne znamiona atypowe oraz wcześniejsze przypadki czerniaka w rodzinie.
Czerniak występuje stosunkowo rzadziej niż inne nowotwory skóry, takie jak rak podstawnokomórkowy czy rak kolczystokomórkowy, jednak to on odpowiada za największą liczbę zgonów z powodu nowotworów skóry na całym świecie. Według danych Światowej Organizacji Zdrowia (WHO), każdego roku na czerniaka zapada nawet 325 tysięcy osób, a liczba zgonów globalnie przekracza 57 tysięcy rocznie. W Polsce roczna liczba nowych przypadków czerniaka systematycznie rośnie – obecnie szacuje się ją na około 4 tysiące, z czego blisko połowa rozpoznawana jest w zaawansowanym stadium, kiedy możliwości leczenia są już ograniczone. Wzrost zachorowań zauważalny jest szczególnie w grupach młodych dorosłych i osób w średnim wieku, co jest bezpośrednio związane ze zmianami nawyków życiowych, m.in. popularnością opalania i częstszymi wyjazdami do ciepłych krajów. Istotny wpływ mają także czynniki środowiskowe, takie jak zwiększenie natężenia promieniowania UV spowodowane zanikiem warstwy ozonowej. Czerniak dotyka zarówno kobiet, jak i mężczyzn, choć u obu płci obserwuje się nieco odmienne lokalizacje zmian: u kobiet dominują kończyny dolne, natomiast u mężczyzn – tułów i plecy. Mimo postępu w zakresie diagnostyki i leczenia, czerniak wciąż pozostaje nowotworem o wysokiej śmiertelności, której można by w dużej mierze uniknąć dzięki większej świadomości społecznej, regularnej kontroli zmian skórnych oraz wczesnemu wykrywaniu niepokojących objawów. Epidemiologia czerniaka wskazuje również na istotną rolę programów profilaktycznych, które pozwalają zmniejszyć częstość występowania oraz poprawić wyniki leczenia poprzez promocję zdrowego stylu życia i odpowiedzialnego korzystania z ekspozycji na słońce.
Jak wygląda czerniak skóry? Typowe cechy i różnice od pieprzyka
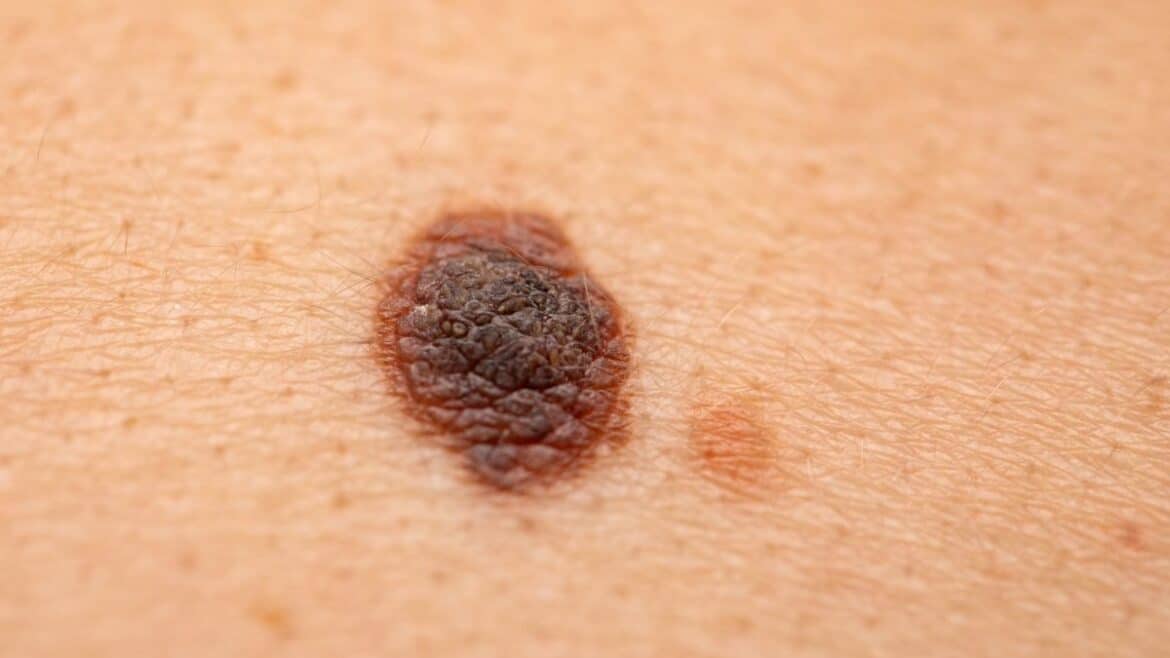
Czerniak skóry na wczesnym etapie rozwoju może przypominać zwykły pieprzyk (znamię barwnikowe), jednak istnieją istotne różnice, które pozwalają odróżnić go od łagodnych zmian – ich rozpoznanie jest kluczowe dla wczesnej diagnostyki i skutecznego leczenia tego groźnego nowotworu. Czerniak najczęściej prezentuje się jako zmiana o nieregularnym kształcie i barwie, której granice są nierówne, poszarpane, a wybarwienie niejednolite – można w niej zauważyć zarówno odcienie brązu, czerni, szarości, niekiedy także czerwieni, granatu, a nawet bieli. Zmiana nowotworowa nierzadko szybko się powiększa – nagłe zwiększenie rozmiaru znamienia lub pojawienie się zupełnie nowego wykwitu, szczególnie u osoby dorosłej, budzi niepokój. Kolejną charakterystyczną cechą czerniaka jest asymetria – jeśli wyobrazimy sobie linie dzielącą zmianę na pół, jej obie części najczęściej nie są identyczne, co odróżnia ją od łagodnych pieprzyków, które zwykle charakteryzują się symetrią oraz regularnym, okrągłym kształtem. Czerniaki mogą być płaskie lub lekko wyniosłe ponad powierzchnię skóry, czasem przyjmują postać owrzodzenia czy guzka, który łatwo krwawi, swędzi lub boli. Warto również pamiętać, że czerniak może występować na całej powierzchni skóry, nawet w miejscach rzadko eksponowanych na słońce – na podeszwach stóp, dłoniach, pośladkach czy pod paznokciem (czerniak podpaznokciowy).
Różnicowanie czerniaka od niegroźnego pieprzyka jest często trudne dla osób bez medycznego wykształcenia, dlatego opracowano praktyczne zasady, takie jak reguła ABCDE, która pomaga ocenić cechy zmiany skórnej: A jak asymetria (brak zgodności obu połówek znamienia), B jak brzegi (nierówne, poszarpane, zatarte granice), C jak kolor (wielobarwność, niejednolitość barw), D jak dynamika (szybki wzrost lub ewolucja znamienia), E jak ewolucja (zmiany w wyglądzie – rozmiarze, kształcie, barwie, wystąpienie krwawienia lub świądu). W przeciwieństwie do czerniaka, klasyczne pieprzyki są symetryczne, mają jednolitą, brązową barwę, wyraźnie odgraniczone brzegi i przez lata nie zmieniają swojego wyglądu. Dodatkowym kryterium różnicującym jest obecność objawów alarmowych – jeśli znamię wykazuje objawy takie jak świąd, pieczenie, krwawienie, łuszczenie się powierzchni, pojawienie się nowych odcieni lub szybkie powiększenie, należy skonsultować się z dermatologiem. Czerniaki mogą także powstawać na podłożu już istniejących znamion, które zaczynają się gwałtownie zmieniać – pojawia się asymetria, różnokolorowość, nieregularność granic oraz uniesienie ponad powierzchnię skóry. Dodatkowo, czerniak może występować u osób z jasną karnacją czy licznymi znamionami barwnikowymi, ale nie omija także osób o ciemniejszej skórze, więc czujność powinna zachować każda osoba. Należy też zaznaczyć, że na początku czerniak nie musi powodować żadnych dolegliwości, przez co często jest bagatelizowany – regularna obserwacja skóry, znajomość jej znamion oraz niezwłoczna reakcja na wszelkie niepokojące zmiany pozostają najważniejszymi elementami profilaktyki i wczesnego wykrywania nowotworów skóry, w tym czerniaka.
Objawy czerniaka skóry – na co zwrócić uwagę?
Czerniak skóry to nowotwór, który często rozwija się bezobjawowo lub przez dłuższy czas nie daje żadnych wyraźnych symptomów, co czyni go szczególnie niebezpiecznym. Najbardziej charakterystycznym objawem jest pojawienie się nowej zmiany barwnikowej na skórze lub niepokojące zmiany w obrębie już istniejącego znamienia. Do wczesnych, alarmujących sygnałów należy gwałtowna zmiana rozmiaru – jeśli znamię zaczyna szybko rosnąć, staje się większe niż 6 mm, jest to powód do niepokoju. Znamiona, z których rozwija się czerniak, często przybierają nieregularny, niesymetryczny kształt – jedna część zmiany może być wyraźnie oddzielona od drugiej, a całość nie przypomina klasycznego, okrągłego pieprzyka. Kolejnym istotnym objawem są nierówne, poszarpane lub niewyraźnie odgraniczone brzegi znamienia, które „rozlewają się” na zdrową skórę. Czerniak nierzadko wyróżnia się także nietypowym zabarwieniem – liczba odcieni w obrębie jednej zmiany może być bardzo duża; występują różne odcienie brązu, czerni, szarości, rzadziej żółci, czerwieni, różu czy nawet bieli. Szczególnie niepokojące jest, gdy znamię staje się coraz ciemniejsze lub pojawiają się na nim czarne, niejednorodne punkty. Typowe dla czerniaka są również zmiany w fakturze – guzki, stwardnienia czy wypukłości, które pojawiają się nagle lub z czasem powodują powiększenie powierzchni zmiany. Warto zwrócić uwagę na wszelkie zmiany ewolucyjne: szybka „transformacja” znamienia, nagłe zaczerwienienie wokół niego czy zwiększenie wysokości, to sygnały świadczące o potencjalnej złośliwości. Kluczowym objawem sugerującym czerniaka może być także pojawienie się objawów subiektywnych – znamię zaczyna swędzieć, piec, boleć lub krwawić. Niepokojąca jest również ultrazmiana, czyli nagłe owrzodzenie zmiany czy wydzielanie się z niej płynu surowiczego. Wyjątkowo niebezpieczne są krwawiące znamiona skórne, które nie mają związku, np. z mechanicznym urazem. Często pierwszym zauważalnym objawem czerniaka na paznokciach jest pojawienie się podłużnego, ciemnego, niesymetrycznego paska na płytce paznokciowej, który z czasem ulega poszerzeniu i może doprowadzić nawet do zniszczenia paznokcia. Czerniak skóry u osób starszych lub o jasnej karnacji ma tendencję do rozwijania się w miejscach słabo widocznych – na podeszwach stóp, pod paznokciami, w okolicach intymnych, na skórze głowy czy za uszami. W tych lokalizacjach bardzo ważna jest czujność, ponieważ początkowe objawy mogą pozostać niezauważone przez długi czas, co istotnie utrudnia wczesną interwencję. Zdarza się, że chorzy zgłaszają także powiększenie się lokalnych węzłów chłonnych lub pojawienie się nowych, rosnących guzków w sąsiedztwie znamienia, co może świadczyć o już postępującym procesie przerzutowania.

W praktyce klinicznej do odróżnienia wczesnych objawów czerniaka od łagodnych znamion stosuje się zasadę ABCDE, która stanowi praktyczny przewodnik diagnostyczny. Poszczególne litery odnoszą się do istotnych cech zmiany: A – asymetria (asymmetry), B – brzegi nieregularne (border), C – kolor niejednolity (color), D – duży rozmiar powyżej 6 mm (diameter), E – ewolucja (evolution), czyli wszystkie zmiany zachodzące w wyglądzie znamienia. Im więcej kryteriów jest spełnionych, tym wyższe ryzyko, że mamy do czynienia z czerniakiem. Bardzo ważne są również nietypowe objawy, takie jak pojawienie się nowych zmian barwnikowych u dorosłych, zwłaszcza po 40. roku życia, zmiany cechujące się szybkim wzrostem, uczuciem napięcia skóry wokół znamienia lub przewlekłym stanem zapalnym. W przypadku czerniaka zlokalizowanego w obrębie błon śluzowych (jamy ustnej, narządów płciowych) objawy mogą być jeszcze trudniejsze do zauważenia i przez długi czas nie dawać żadnych dolegliwości. Nowotwór ten może „udawać” łagodną zmianę barwnikową przez wiele miesięcy lub lat. Ponieważ czerniak może przyjmować różną postać kliniczną (od płaskiej plamki po mocno uniesiony guzek), każdy niepokojący objaw w zakresie wyglądu, struktury, koloru i zachowania znamienia powinien być potraktowany poważnie. Należy pamiętać, że nie wszystkie czerniaki są ciemno zabarwione – występują również postacie amelanocytarne, praktycznie pozbawione barwnika, które przyjmują kolor cielisty lub lekko różowy, przez co jeszcze trudniej je rozpoznać. Uwagę powinny zwrócić również przebarwienia, które pojawiają się wokół istniejącego szeroko rozlanego znamienia oraz objawy uogólnione, takie jak osłabienie, powiększenie węzłów chłonnych, a nawet objawy przerzutowe w zaawansowanym stadium. Regularna obserwacja skóry, samoocena i zgłaszanie się do dermatologa w razie zaobserwowania któregokolwiek z wymienionych objawów są kluczowe dla wykrycia czerniaka we wczesnym, uleczalnym stadium.
Diagnostyka czerniaka: badania i metody rozpoznania
Diagnostyka czerniaka skóry to wieloetapowy proces, którego celem jest jak najdokładniejsze rozpoznanie typu, stadium oraz zaawansowania nowotworu. Podstawą diagnostyki pozostaje szczegółowy wywiad lekarski oraz badanie kliniczne skóry w warunkach gabinetowych, podczas którego dermatolog ocenia charakter zmiany, jej wygląd, rozmiar, barwę i wszelkie niepokojące cechy – opierając się na regule ABCDE oraz własnym doświadczeniu klinicznym. Kluczowym narzędziem jest dermatoskopia, czyli nieinwazyjne badanie z wykorzystaniem specjalistycznego mikroskopu (dermatoskopu), pozwalającego na powiększenie i ocenę struktury barwnikowej zmiany, widocznej na poziomie naskórka i skóry właściwej. Dermatoskopia jest szczególnie przydatna do różnicowania znamion łagodnych i nowotworowych, uwidacznia typowe cechy czerniaka, takie jak nieregularna siatka barwnikowa, obecność plam o różnym kolorze czy asymetryczny układ struktur. W wybranych przypadkach stosuje się również wideodermatoskopię, pozwalającą na archiwizację obrazu i porównywanie zmian w czasie, co jest pomocne w monitorowaniu pacjentów z licznymi znamionami. W kontekście różnicowania czerniaka z innymi typami nowotworów skóry lub znamionami barwnikowymi wykorzystywana bywa również mikroskopia konfokalna, pozwalająca na analizę zmian na poziomie komórkowym. Ważnym elementem diagnostyki jest także badanie całego ciała w celu wychwycenia nietypowych lokalizacji czerniaka, na przykład na owłosionej skórze głowy, w okolicach narządów płciowych, pod paznokciami czy w obrębie błon śluzowych.
Najbardziej decydującym badaniem umożliwiającym postawienie rozpoznania czerniaka pozostaje jednak badanie histopatologiczne. Podejrzenie czerniaka jest wskazaniem do chirurgicznego usunięcia całej zmiany w tzw. biopsji wycinającej z zachowaniem marginesu zdrowych tkanek, nigdy nie należy pobierać fragmentu zmiany (biopsja wycinkowa), ponieważ taki zabieg obarczony jest większym ryzykiem groźnych powikłań. Po usunięciu zmiany, materiał trafia do pracowni histopatologicznej, gdzie pod mikroskopem oceniane są cechy komórek barwnikowych, głębokość nacieku (według skali Breslowa), obecność owrzodzenia, indeks/lub aktywność mitotyczna oraz margines cięcia. Te parametry mają istotne znaczenie w ustaleniu dalszego postępowania terapeutycznego, ocenie ryzyka przerzutów oraz rokowaniu. W przypadku czerniaka paznokcia lub zmian na błonach śluzowych konieczna jest szczególna ostrożność podczas pobierania wycinków, aby nie przeoczyć wczesnych stadiów. W diagnostyce zaawansowanego czerniaka lub podejrzenia przerzutów stosuje się dodatkowe badania obrazowe, takie jak USG okolicznych węzłów chłonnych, tomografia komputerowa (TK), rezonans magnetyczny (MRI) czy pozytonowa tomografia emisyjna (PET). Obrazowanie jest kluczowe do oceny zaawansowania choroby, wykrycia przerzutów odległych i planowania leczenia. W określonych przypadkach lekarz może zlecić biopsję węzła wartowniczego, polegającą na identyfikacji i pobraniu pierwszego węzła chłonnego, do którego potencjalnie mogły przerzutować komórki nowotworowe – badanie to pozwala na precyzyjną ocenę stopnia zaawansowania czerniaka i optymalny dobór terapii. Dodatkowo, w wybranych sytuacjach wykonywane są badania genetyczne, pozwalające na wykrycie mutacji predysponujących do szybkiego rozwoju nowotworu oraz planowanie indywidualnej strategii leczenia ukierunkowanego molekularnie. Diagnostyka laboratoryjna, obejmująca oznaczenie markerów nowotworowych, ma ograniczone znaczenie, niemniej może być pomocna w ocenie prognozy lub monitorowaniu przebiegu choroby. Kompleksowe podejście do rozpoznania czerniaka, korzystające z zaawansowanych narzędzi obrazowych, histopatologii i metod molekularnych, znacząco poprawia skuteczność wykrywania nowotworu we wczesnych stadiach oraz stwarza szanse na długoterminowe wyleczenie.
Profilaktyka czerniaka – jak chronić się przed nowotworem skóry?
Racjonalna profilaktyka czerniaka skóry opiera się przede wszystkim na ograniczaniu ekspozycji na czynniki ryzyka, z których kluczowe znaczenie ma promieniowanie ultrafioletowe (UV), będące głównym elementem wywołującym mutacje prowadzące do rozwoju tego nowotworu. Najważniejsze jest unikanie intensywnego i długotrwałego opalania się, zarówno naturalnego, jak i sztucznego w solariach – promieniowanie z lamp jest równie groźne dla skóry, jak to słoneczne. Szczególną ostrożność należy zachować w godzinach największego nasłonecznienia, czyli między 10:00 a 16:00, kiedy ekspozycja na UV jest najbardziej intensywna, oraz podczas wyjazdów wakacyjnych do krajów o wysokim nasłonecznieniu. Ochrona skóry przed działaniem promieniowania powinna obejmować stosowanie filtrów przeciwsłonecznych o wysokim faktorze SPF (minimum 30) oraz reaplikację preparatów co 2-3 godziny i po kąpieli. Należy równocześnie pamiętać o ochronie mechaniczej, tj. noszeniu odzieży z długim rękawem, szerokich kapeluszy, okularów z filtrem UV oraz przebywaniu w cieniu zawsze, gdy jest to możliwe. Profilaktyka czerniaka u dzieci i młodzieży ma szczególne znaczenie, ponieważ poparzenia słoneczne doznane w młodym wieku wielokrotnie zwiększają ryzyko rozwoju nowotworu skóry w późniejszych latach. Rodzice powinni dbać o regularne stosowanie filtrów u dzieci, wybierać cień podczas spacerów oraz zapoznawać najmłodszych z zasadami bezpiecznego korzystania z kąpieli słonecznych już od najmłodszych lat. Krytyczne znaczenie mają programy edukacyjne skierowane zarówno do dorosłych, jak i do młodzieży, podkreślające konieczność stosowania ochrony przeciwsłonecznej przez cały rok, nie tylko podczas lata, ale także zimą, szczególnie w górach, gdzie promieniowanie UV jest bardzo intensywne na skutek odbicia od śniegu. W profilaktyce czerniaka nie wolno bagatelizować roli stylu życia, w tym regularnego dbania o skórę oraz unikania czynników urazowych, które mogą wywoływać podrażnienia istniejących znamion barwnikowych, zwłaszcza w miejscach narażonych na ścieranie przez ubrania czy biżuterię.
Podstawowym elementem samokontroli jest regularna, comiesięczna obserwacja własnej skóry w dobrze oświetlonym pomieszczeniu, najlepiej przy użyciu luster i z udziałem drugiej osoby do kontroli trudno dostępnych fragmentów ciała, takich jak plecy czy skóra głowy. Zaleca się zwracanie szczególnej uwagi na pojawienie się nowych zmian barwnikowych oraz na dynamiczne zmiany w już istniejących znamionach – wzrost rozmiaru, zmianę kształtu, barwy, pojawienie się swędzenia, bólu czy krwawienia to symptomy alarmujące. W przypadku jakichkolwiek wątpliwości niezbędny jest kontakt z dermatologiem, który za pomocą dermatoskopii oceni charakter zmiany i zdecyduje o dalszym postępowaniu. Osoby należące do grup podwyższonego ryzyka, takie jak osoby z jasną karnacją, licznymi znamionami, przebytą wcześniej chorobą nowotworową skóry lub obciążeniem genetycznym, powinny regularnie korzystać z profesjonalnych przeglądów dermatologicznych – optymalnie raz do roku lub częściej według zaleceń lekarza. Warto prowadzić dokumentację fotograficzną znamion, aby łatwiej dostrzec ewentualne zmiany. Do profilaktyki czerniaka należy również świadome podejście do tematów takich jak korzystanie z solariów – Światowa Organizacja Zdrowia oficjalnie klasyfikuje korzystanie z lamp UV jako czynnik rakotwórczy, dlatego regularne wizyty w solarii należy stanowczo odradzać. Znaczenie mają także działania na poziomie społecznym, takie jak uczestnictwo w akcjach bezpłatnego badania skóry, programach przesiewowych oraz szeroko zakrojona edukacja dotycząca skutków nadmiernej ekspozycji na promieniowanie słoneczne. Im wcześniej zostanie wprowadzona skuteczna profilaktyka – zarówno poprzez indywidualną dbałość, jak i politykę zdrowotną państwa – tym większa jest szansa na ograniczenie liczby zachorowań oraz poprawę rokowań w przypadku wczesnego wykrycia czerniaka skóry.
Leczenie czerniaka skóry – szanse na wyleczenie i najnowsze metody
Leczenie czerniaka skóry opiera się na kilku kluczowych filarach terapeutycznych, które są dostosowywane do stopnia zaawansowania nowotworu, cech klinicznych chorego, a także indywidualnych czynników ryzyka. Największe szanse na całkowite wyleczenie mają pacjenci, u których czerniak został rozpoznany na bardzo wczesnym etapie (stadium 0–I). Złotym standardem jest wówczas radykalne chirurgiczne wycięcie zmiany z odpowiednim marginesem zdrowej tkanki – wczesne usunięcie ogniska nowotworu pozwala na osiągnięcie nawet 90-100% pięcioletniego przeżycia. W przypadkach, gdy wycięta zmiana wykazuje cechy ryzyka przerzutów (np. większa grubość, owrzodzenie), lekarz może zalecić również usunięcie przylegających węzłów chłonnych i zlecić dalsze badania obrazowe. Niestety, w późniejszych stadiach czerniaka szanse na trwałe wyleczenie maleją, ponieważ nowotwór wykazuje dużą tendencję do szybkiego dawania przerzutów, zarówno drogą naczyń limfatycznych, jak i krwionośnych. W stadium lokalnie zaawansowanym oraz u pacjentów z przerzutami w węzłach chłonnych lub odległych narządach, leczenie stanowi duże wyzwanie i wymaga zastosowania nowoczesnych metod systemowych, często z wykorzystaniem terapii celowanych oraz immunoterapii.
W ostatnich latach leczenie czerniaka skóry uległo znaczącej rewolucji dzięki rozwojowi nowoczesnych terapii systemowych. Immunoterapia wykorzystuje m.in. inhibitory punktów kontrolnych (np. przeciwciała anty-PD-1: pembrolizumab, niwolumab), które odblokowują naturalną odpowiedź układu odpornościowego i umożliwiają mu rozpoznanie oraz zniszczenie komórek nowotworowych. Ta forma leczenia przynosi wyraźną poprawę wyników nawet u pacjentów z rozsianym czerniakiem, a niekiedy prowadzi do wieloletnich remisji. U osób z potwierdzoną mutacją genu BRAF (obecnych w ok. 40-50% przypadków czerniaka) stosuje się dodatkowo terapie celowane, wykorzystujące inhibitory BRAF (dabrafenib, wemurafenib) oraz inhibitory MEK (trametinib, kobimetynib), które blokują określone szlaki sygnałowe stymulujące podział komórek nowotworowych. W wybranych przypadkach terapie celowane są łączone z immunoterapią, co jeszcze bardziej zwiększa skuteczność leczenia. Leczenie uzupełniające (adjuwantowe) po chirurgicznym usunięciu zaawansowanych zmian ma na celu zmniejszenie ryzyka nawrotu – w tym kontekście także sprawdzają się immunoterapia i terapie celowane. U pacjentów, u których nie można zastosować leczenia chirurgicznego lub systemowego, stosuje się radioterapię, jednak jej rola jest ograniczona i polega głównie na leczeniu objawów lub zmian nieoperacyjnych. Obecnie większość centrów onkologicznych oferuje dostęp do innowacyjnych schematów leczenia oraz prowadzi badania kliniczne nad nowymi lekami, w tym terapią adoptowanych limfocytów czy szczepionkami przeciwnowotworowymi. Decyzja o wyborze metody leczenia zawsze powinna być podejmowana przez wyspecjalizowany zespół lekarski na podstawie dokładnej oceny stopnia zaawansowania choroby (m.in. według klasyfikacji TNM), obecności czynników molekularnych i ogólnego stanu zdrowia pacjenta. W zaawansowanych przypadkach czerniaka istotne jest także wsparcie zespołów psychologicznych oraz prowadzenie leczenia paliatywnego i łagodzenia objawów, aby poprawić komfort życia chorych oraz ich rodzin. Nowoczesne metody diagnostyczne i terapeutyczne, ciągły rozwój wiedzy medycznej oraz wdrożenie programów badań przesiewowych istotnie zmieniają rokowania oraz dostępność innowacyjnych opcji terapeutycznych, co daje pacjentom z czerniakiem coraz większe szanse na skuteczne leczenie i wieloletnie przeżycie nawet w trudnych klinicznie sytuacjach.
Podsumowanie
Czerniak skóry to jeden z najgroźniejszych nowotworów, którego wczesne rozpoznanie daje największe szanse na skuteczne leczenie. Poznanie charakterystycznych objawów, świadoma obserwacja znamion i rozróżnienie czerniaka od zwykłego pieprzyka to klucz do wczesnej diagnostyki. Dzięki szybkim i standardowym metodom badania można wcześnie wykryć niepokojące zmiany, a profilaktyka – w tym unikanie nadmiernego opalania i regularne badania skóry – wyraźnie zmniejsza ryzyko zachorowania. Nowoczesne metody leczenia czerniaka, dostosowane do stopnia zaawansowania choroby, pozwalają uzyskać coraz lepsze wyniki. Zadbaj o skórę, obserwuj znamiona i nie zwlekaj z wizytą u dermatologa, jeśli zauważysz podejrzane objawy.