Dowiedz się, jak rozpoznać i skutecznie leczyć uczulenie na słońce (fotodermatozę). Przeczytaj o objawach, przyczynach oraz najlepszej profilaktyce.
Spis treści
- Czym jest uczulenie na słońce (fotodermatoza)?
- Najczęstsze objawy uczulenia na słońce
- Przyczyny i czynniki ryzyka fotodermatozy
- Diagnoza i rozpoznanie uczulenia na słońce
- Nowoczesne metody leczenia uczulenia na słońce
- Jak zapobiegać uczuleniu na słońce? Sprawdzone wskazówki
Czym jest uczulenie na słońce (fotodermatoza)?
Uczulenie na słońce, zwane również fotodermatozą, to grupa zaburzeń skórnych wywoływanych przez ekspozycję na promieniowanie ultrafioletowe (UV) obecne w świetle słonecznym. Choć słońce jest niezbędne do prawidłowego funkcjonowania organizmu – zapewnia syntezę witaminy D oraz wpływa pozytywnie na nastrój – to u niektórych osób kontakt ze słońcem prowadzi do szeregu niepożądanych reakcji immunologicznych i zapalnych. Najczęstszą postacią uczulenia na słońce jest polimorficzna erupcja świetlna (PEŚ), stanowiąca ponad 70% fotodermatoz, jednak do tej grupy zalicza się także przewlekłe zmiany posłoneczne, fotoalergie oraz fototoksyczność. Głównym mechanizmem powstawania fotodermatozy jest nieprawidłowa reakcja układu odpornościowego na promienie UV, w wyniku której powstają różnorodne zmiany skórne. Warto podkreślić, że to nie promieniowanie podczerwone odpowiedzialne jest za rozwój objawów, lecz przede wszystkim fala długości UVA i UVB. Efektem może być powstanie rumienia, krostek, pęcherzyków, grudek czy nawet rozległych stanów zapalnych, które pojawiają się zazwyczaj w miejscach odsłoniętych, takich jak twarz, dekolt, ramiona, ręce czy nogi. Skłonność do uczulenia na słońce może być uwarunkowana genetycznie, choć na jej rozwój wpływają również czynniki zewnętrzne, w tym przyjmowanie niektórych leków (np. tetracyklin, sulfonamidów, retinoidów, leków moczopędnych), stosowanie kosmetyków zawierających substancje fotouczulające (np. olejki eteryczne, kwasy AHA), czy choroby związane z zaburzeniami odporności. Fotodermatoza nie jest równoznaczna z oparzeniem słonecznym – choć oba schorzenia mają związek z promieniowaniem UV, to mechanizmy ich powstawania i przebieg są odmienne. Oparzenie słoneczne to bezpośrednie uszkodzenie komórek przez promieniowanie, natomiast uczulenie na słońce jest konsekwencją reakcji immunologicznej i często ma charakter powtarzalny, nawet przy krótkotrwałej ekspozycji na słońce.
Wyróżnia się kilka podstawowych typów fotodermatoz, z których każda może przebiegać nieco inaczej, jednak wspólne jest pojawianie się zmian skórnych po kontakcie z promieniowaniem słonecznym. Oprócz polimorficznej erupcji świetlnej (PEŚ), która najczęściej dotyczy młodych kobiet i charakteryzuje się wysiewem swędzących grudek i bąbli, często już wczesną wiosną, do grupy uczuleń na słońce zalicza się również pokrzywkę słoneczną objawiającą się szybkim zaczerwienieniem i opuchlizną skóry nawet po kilku minutach ekspozycji, a także przewlekłe zmiany posłoneczne, jak hydroa vacciniforme – rzadsza postać dotycząca najczęściej dzieci. Wśród fotodermatoz należy również wyróżnić reakcje fotoalergiczne i fototoksyczne, które następują w wyniku interakcji promieniowania UV z substancjami znajdującymi się na skórze lub w organizmie człowieka. Fotoalergia rozwija się najczęściej po kontakcie z niektórymi składnikami leków lub kosmetyków, powodując nadmierną reakcję układu odpornościowego i powstawanie swędzących, rumieniowatych zmian skórnych nawet po kilku-kilkunastu godzinach od ekspozycji. Z kolei fototoksyczność spowodowana jest bezpośrednim uszkodzeniem komórek przez chemiczne związki aktywowane światłem słonecznym, prowadząc do bolesnych, rumieniowych zmian oparzeniopodobnych. Fotodermatozę mogą także wywoływać choroby ogólnoustrojowe (np. toczeń rumieniowaty układowy), a u niektórych osób objawy mogą się utrzymywać długo po zaprzestaniu ekspozycji na słońce. Rozpoznanie uczulenia na słońce opiera się głównie na wywiadzie lekarskim oraz charakterystyce zmian skórnych, a w skomplikowanych przypadkach wykonywane są tzw. testy świetlne lub próby foto-prowokacyjne. Istotne jest rozróżnienie fotodermatozy od innych dermatoz, takich jak egzema, atopowe zapalenie skóry czy infekcje grzybicze. Z punktu widzenia zdrowia publicznego, fotodermatoza staje się coraz bardziej powszechna, co może mieć związek zarówno ze zmianami klimatycznymi, jak i stylem życia – dłuższym przebywaniem na słońcu, uprawianiem sportów na świeżym powietrzu czy podróżami w rejony o wysokim nasłonecznieniu. Znajomość przyczyn, objawów oraz czynników ryzyka fotodermatozy jest kluczowa dla jej skutecznego zapobiegania oraz wdrożenia odpowiedniego leczenia i ochrony skóry przed nawrotem zmian posłonecznych.
Najczęstsze objawy uczulenia na słońce
Uczulenie na słońce, czyli fotodermatoza, objawia się na wiele sposobów, które zależą od indywidualnej predyspozycji, rodzaju fotodermatozy, długości i natężenia ekspozycji na promieniowanie UV oraz innych czynników zewnętrznych i wewnętrznych. Najbardziej charakterystycznym i jednocześnie niepokojącym symptomem jest pojawienie się zmian skórnych na odsłoniętych częściach ciała—najczęściej na twarzy, szyi, dekolcie, ramionach, przedramionach i nogach. Zmiany pojawiają się zwykle w ciągu kilku godzin do kilkudziesięciu godzin po kontakcie ze słońcem – w przypadku niektórych fotodermatoz, takich jak polimorficzna erupcja świetlna (PEŚ), zmiany skórne pojawiają się nawet po bardzo krótkiej ekspozycji na promieniowanie, już na wiosnę podczas pierwszych słonecznych dni. Objawy obejmują rumień (zaczerwienienie i podrażnienie skóry o różnym nasileniu), któremu często towarzyszy świąd, pieczenie lub nawet silny ból likwidujący komfort życia. Charakterystyczne są również grudki, krostki, pęcherzyki, wypryski i obrzęki, o różnej średnicy i rozległości, które mogą mieć tendencję do zlewania się oraz powstawania niewielkich nadżerek. Czasami zmiany te przybierają postać plam rumieniowych z drobnymi, swędzącymi grudkami lub pokrzywki, prowadząc nawet do wysypki o charakterze pęcherzowym i złuszczającym. Wyróżnia się też bardziej burzliwe reakcje w postaci obrzęków naczynioruchowych (oedema), które szczególnie często występują w przebiegu pokrzywki słonecznej. Objawy mogą być bardzo zróżnicowane nawet u jednej osoby, a nasilenie zmian zależy zarówno od siły promieniowania UV, jak i od czasu ekspozycji oraz indywidualnej wrażliwości na światło.
Niektóre typy uczulenia na słońce charakteryzują się wyraźnym zróżnicowaniem objawów. Przykładowo, w polimorficznej erupcji świetlnej, dominują swędzące guzki wielkości od kilku milimetrów do kilku centymetrów, którym mogą towarzyszyć małe pęcherzyki lub plamy przypominające wyprysk. W przypadku reakcji fotoalergicznych, skóra reaguje na połączenie światła i substancji chemicznych zawartych w kosmetykach, lekach lub roślinach, w efekcie czego pojawia się swędzący, czerwony wyprysk, łuszczenie i obrzęk, niekiedy nawet w miejscach, które nie były bezpośrednio narażone na działanie słońca. Natomiast fototoksyczne reakcje prowadzą do rozwoju intensywnego rumienia oraz piekącego obrzęku – objawy te zazwyczaj występują już po kilku godzinach od nasłonecznienia i mogą łudząco przypominać oparzenie słoneczne. Częstym objawem, zwłaszcza wśród dzieci oraz osób o jasnej karnacji, jest świąd skóry o różnym nasileniu – od ledwie odczuwalnego po bardzo dokuczliwy, zmuszający do drapania i mogący prowadzić nawet do wtórnych nadkażeń bakteryjnych oraz powstawania blizn. U części osób w przebiegu przewlekłych postaci fotodermatoz mogą wystąpić także zmiany pigmentacyjne (trwałe przebarwienia lub odbarwienia skóry) oraz pogrubienie i zrogowacenie naskórka. Dla wszystkich form uczulenia na słońce typowe jest pogorszenie objawów po każdym kolejnym kontakcie ze słońcem, a często także długotrwałe gojenie się zmian, któremu towarzyszy złuszczanie skóry. U niektórych osób może dojść do uogólnienia objawów, włącznie z ogólnym złym samopoczuciem, stanem podgorączkowym, dreszczami czy bólem głowy. Szczególną uwagę powinni zwrócić pacjenci zażywający niektóre leki (m.in. antybiotyki, diuretyki, leki przeciwdepresyjne), osoby z chorobami autoimmunologicznymi oraz dzieci i seniorzy – te grupy są najbardziej podatne na powtarzające się i nasilone epizody objawów. Warto dodać, że u niektórych pacjentów – zwłaszcza z przewlekłymi odmianami fotodermatoz – z czasem dochodzi do pogarszania jakości życia, obniżenia samooceny oraz objawów psychosomatycznych związanych z nieprzyjemnymi dolegliwościami skórnymi.
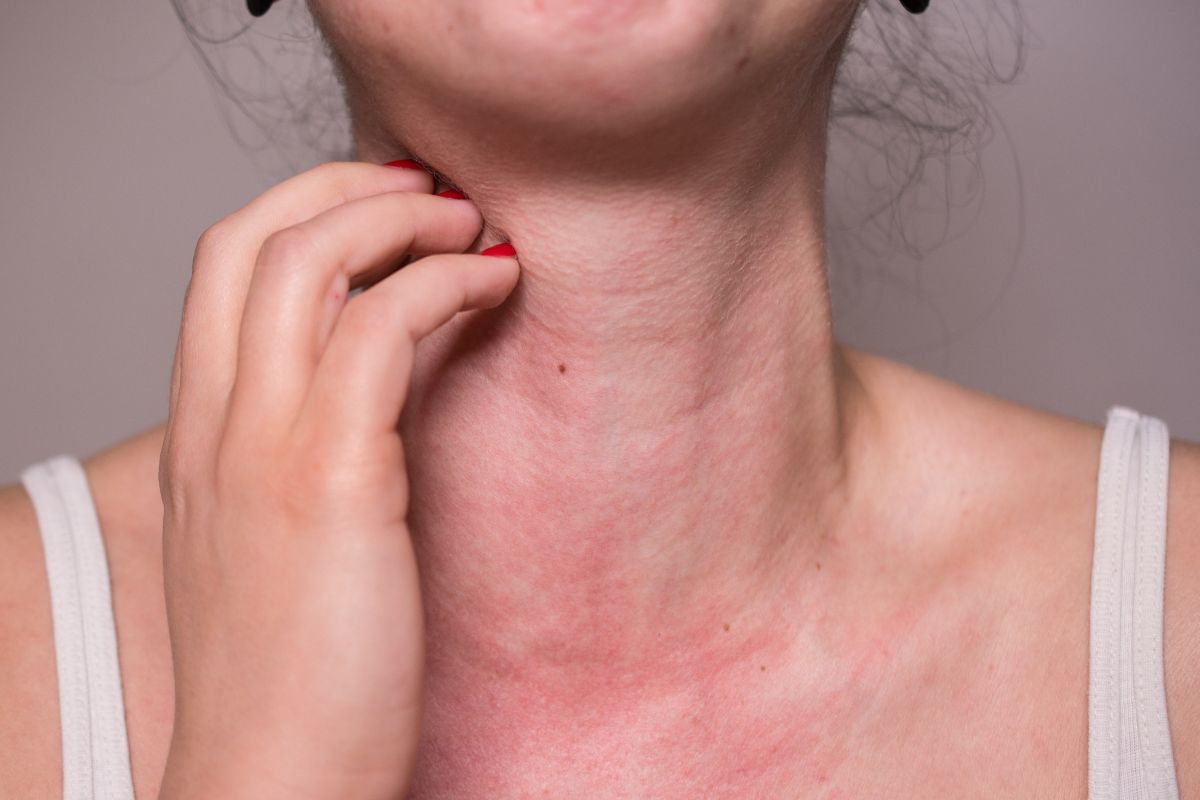
Przyczyny i czynniki ryzyka fotodermatozy
Fotodermatozy są szeroką grupą schorzeń dermatologicznych, których podłożem są nieprawidłowe reakcje skóry na promieniowanie ultrafioletowe (UV), najczęściej słoneczne. Główną przyczyną rozwoju fotodermatoz jest nieprawidłowa odpowiedź immunologiczna organizmu na działanie promieniowania UV-A oraz UV-B, choć w niektórych przypadkach decydujący jest również wpływ promieniowania widzialnego. Organizm, zamiast tolerować promieniowanie, uruchamia procesy zapalne, w wyniku czego pojawiają się objawy kliniczne na skórze. Wbrew pozorom nie zawsze sam kontakt ze słońcem jest wystarczający, aby wywołać chorobę – kluczową rolę odgrywają tu indywidualne predyspozycje genetyczne. Niektóre osoby mają dziedziczną skłonność do nadwrażliwości na promieniowanie UV, co tłumaczy rodzinne występowanie niektórych typów fotodermatoz, takich jak polimorficzna erupcja świetlna czy pokrzywka słoneczna. Z drugiej strony, u części pacjentów uczulenie wywoływane jest przez nabycie nadwrażliwości w ciągu życia pod wpływem określonych czynników zewnętrznych. Bardzo istotną przyczynę stanowi interakcja światła słonecznego z substancjami egzogennymi – najczęściej lekami lub związkami chemicznymi zawartymi w kosmetykach i perfumach. Substancje takie jak tetracykliny, sulfonamidy, niektóre leki przeciwdepresyjne, diuretyki, a także niektóre składniki perfum (np. olejki cytrusowe) mogą indukować reakcje fototoksyczne i fotoalergiczne. W mechanizmach tych związek chemiczny wnika w skórę, a po ekspozycji na UV ulega przemianie w hapten, wywołując następnie odpowiedź immunologiczną, której skutkiem są zmiany skórne.
Ryzyko rozwoju fotodermatoz zwiększają również czynniki środowiskowe oraz predyspozycje związane ze stylem życia. Istotną rolę odgrywa typ fototypu skóry według klasyfikacji Fitzpatricka – osoby o jasnej karnacji (fototyp I i II), z jasnymi włosami i oczami, charakteryzują się większą wrażliwością na promieniowanie UV i jednocześnie wyższym ryzykiem wystąpienia objawów. Dodatkowo, intensywna i długotrwała ekspozycja na słońce, zarówno w pracy jak i podczas wypoczynku (np. opalanie, aktywność sportowa na wolnym powietrzu), istotnie zwiększa prawdopodobieństwo rozwoju uczulenia. Naukowcy zwracają także uwagę na rolę zmian klimatycznych – wydłużenie okresów nasłonecznienia, wzrost natężenia promieniowania UV oraz coraz powszechniejsze korzystanie z solarium nasilają ekspozycję skóry na szkodliwe czynniki. Kolejną grupą narażoną na wystąpienie fotodermatoz są osoby z istniejącymi chorobami skóry o podłożu autoimmunologicznym (np. toczeń rumieniowaty, atopowe zapalenie skóry), których skóra jest szczególnie podatna na działania niepożądane światła słonecznego. Warto też podkreślić, że czynnikiem ryzyka mogą być zaburzenia hormonalne (np. ciąża, menopauza), niektóre choroby przewlekłe (niewydolność wątroby, nerek) oraz niedobory witamin i mikroelementów (zwłaszcza witaminy D, witaminy C i cynku), które osłabiają naturalne mechanizmy obronne skóry przed stresem oksydacyjnym wywołanym przez światło UV. Część przypadków fotodermatoz nie jest bezpośrednio związana z słońcem, lecz wynika z kontaktu skóry ze światłoczułymi roślinami (np. barszcz Sosnowskiego, seler, pietruszka), co w połączeniu z promieniowaniem prowadzi do tzw. fitofotodermatoz. Zwiększona podatność może również dotyczyć dzieci, osób starszych oraz pacjentów z obniżoną odpornością, u których mechanizmy naprawcze skóry są mniej efektywne. Do czynników ryzyka należy więc zaliczyć zarówno predyspozycje wrodzone, obecność innych chorób, przyjmowanie leków, jak i czynniki zewnętrzne oraz nieprawidłowe nawyki związane z ekspozycją na słońce i stosowaniem kosmetyków. Ostateczna manifestacja fotodermatozy stanowi złożony efekt działania wielu z tych czynników, a ich zidentyfikowanie jest kluczowe dla skutecznej prewencji i leczenia.
Diagnoza i rozpoznanie uczulenia na słońce
Diagnoza uczulenia na słońce, czyli fotodermatozy, wymaga starannego podejścia i szczegółowej analizy objawów skórnych, jak również okoliczności ich wystąpienia. W pierwszej kolejności lekarz przeprowadza wywiad medyczny, podczas którego pyta o dokładny czas pojawienia się zmian, ich charakter, umiejscowienie na ciele oraz częstotliwość nawrotów. Kluczowe jest również pozyskanie informacji na temat stosowanych leków, kosmetyków, suplementów diety oraz ekspozycji na inne czynniki potencjalnie fototoksyczne, takie jak niektóre rośliny czy chemikalia. Pacjenci są proszeni o opis swoich nawyków związanych z przebywaniem na świeżym powietrzu, rodzaju i długości ekspozycji na słońce, zabezpieczeń stosowanych do ochrony skóry, a także ewentualnych chorób przewlekłych, zwłaszcza autoimmunologicznych czy endokrynologicznych. Bardzo przydatna okazuje się dokumentacja fotograficzna zmian skórnych wykonana przez pacjenta w ciągu pierwszych godzin lub dni po pojawieniu się objawów, gdyż niejednokrotnie zmiany ustępują samoistnie przed wizytą u specjalisty. W niektórych przypadkach wykorzystuje się także szczegółowe dzienniczki ekspozycji na słońce i zażywanych preparatów, co dodatkowo ułatwia identyfikację czynników wyzwalających reakcję skórną.
Metody diagnostyczne i różnicowanie fotodermatoz
Po zebraniu wywiadu lekarz przystępuje do badania fizykalnego, oceniając dokładnie wygląd zmian skórnych, ich lokalizację, symetrię, rozległość oraz obecność dodatkowych objawów, takich jak świąd, pieczenie, obrzęk czy przebarwienia. Istotnym etapem rozpoznania jest różnicowanie fotodermatoz z innymi chorobami dermatologicznymi, między innymi wypryskiem kontaktowym, łuszczycą, atopowym zapaleniem skóry, trądzikiem czy innymi postaciami alergicznych reakcji skórnych. W zaawansowanych przypadkach lub przy niejednoznacznym obrazie klinicznym stosowane są specjalistyczne testy fotodiagnostyczne, takie jak fototesty, fotopatch testy oraz spektrofotometryczna ocena reakcji skóry na promieniowanie UV-A i UV-B. Fototesty polegają na kontrolowanej ekspozycji skóry na promieniowanie o różnej długości fali i ocenie jej reakcji po określonym czasie – pozwala to określić rodzaj i próg wrażliwości na światło. Fotopatch testy wykorzystywane są głównie do rozpoznania alergicznych reakcji na substancje, które w obecności światła wywołują uczulenie, np. leki czy składniki kosmetyków. W uzasadnionych przypadkach dokonuje się także biopsji skóry i badania histopatologicznego, co umożliwia wykluczenie innych dermatoz i zdiagnozowanie rzadkich form fotodermatoz. Ponadto, u chorych z podejrzeniem wtórnych fotodermatoz lub współistniejących schorzeń autoimmunologicznych wykonuje się badania laboratoryjne, m.in. morfologię, próbki autopsji, przeciwciała ANA, oznaczenia hormonów tarczycy czy poziom witamin (zwłaszcza D3). Diagnostyka różnicowa obejmuje również ocenę w kierunku fototoksyczności, która różni się od fotodermatozy mechanizmem powstawania (dochodzi do uszkodzenia komórek skóry na skutek obecności substancji światłouczulających bez udziału reakcji immunologicznej). Ważną rolę odgrywa także identyfikacja reakcji fitofotodermatoz, które powstają w wyniku kontaktu skóry z fotouczulającymi roślinami w połączeniu z ekspozycją na promieniowanie słoneczne. Proces diagnostyczny bywa czasochłonny, wymaga często współpracy dermatologa, alergologa, czasem również innych specjalistów, zwłaszcza jeśli istnieje podejrzenie chorób ogólnoustrojowych, które mogą mieć związek z nadwrażliwością na promieniowanie ultrafioletowe. Poprawne rozpoznanie rodzaju fotodermatozy jest niezbędne do wdrożenia optymalnego leczenia i zaleceń profilaktycznych ograniczających ryzyko nawrotów oraz łagodzących nasilenie objawów.
Nowoczesne metody leczenia uczulenia na słońce
Nowoczesne podejście do leczenia uczulenia na słońce (fotodermatozy) opiera się na wielopoziomowej interwencji, która uwzględnia zarówno bezpośrednie łagodzenie objawów ostrych, jak i długofalową profilaktykę oraz poprawę tolerancji na promieniowanie UV. Jednym z filarów nowoczesnych terapii jest indywidualizacja leczenia – specjaliści dermatologii coraz częściej dobierają schemat terapeutyczny na podstawie typu fotodermatozy, nasilenia objawów, wieku pacjenta, współistniejących chorób oraz czynników ryzyka środowiskowego i genetycznego. Leczenie ostrych faz to przede wszystkim farmakoterapia z użyciem nowoczesnych preparatów przeciwhistaminowych II i III generacji, które wykazują dobrą skuteczność w łagodzeniu świądu oraz obrzęku. Preparaty miejscowe na bazie glikokortykosteroidów stosuje się przy intensywnych zmianach zapalnych, choć coraz częściej sięga się po leki o niższym potencjale działań niepożądanych, np. inhibitory kalcyneuryny czy pimekrolimus i takrolimus, szczególnie w leczeniu zmian na twarzy oraz u dzieci. W przypadkach ciężkich lub przewlekłych fotodermatoz, takich jak polimorficzna erupcja świetlna czy przewlekłe zmiany posłoneczne, terapia ogólna może obejmować krótkotrwałe podawanie kortykosteroidów, leki immunosupresyjne lub cyklosporynę A, zawsze pod ścisłym nadzorem lekarza. Coraz więcej mówi się również o miejscowych preparatach z niacynamidem, który wpływa korzystnie na procesy naprawcze skóry i działa przeciwzapalnie, a w niektórych przypadkach dermatolodzy stosują nowatorskie leki biologiczne, zwłaszcza w sytuacjach opornych na standardową terapię.
Obok leczenia farmakologicznego na znaczeniu zyskują metody poprawiające tolerancję skóry na promieniowanie UV. Jednym z najbardziej innowacyjnych rozwiązań jest fotohartowanie, czyli kontrolowana ekspozycja na promieniowanie UVB o niskiej dawce, która prowadzona jest w warunkach ambulatoryjnych lub szpitalnych. Terapia ta, stosowana przez kilka tygodni przed sezonem słonecznym, stopniowo przyzwyczaja skórę do działania promieniowania słonecznego i znacząco zmniejsza częstość oraz nasilenie nawrotów fotodermatozy. Jest to szczególnie efektywna metoda w przypadku osób z rozpoznaną polimorficzną erupcją świetlną czy pokrzywką słoneczną. Nowoczesną alternatywą dla klasycznego fotohartowania są specjalistyczne systemy światłolecznicze, wykorzystujące wąskozakresowe pasmo UVB 311 nm, które ograniczają ryzyko poparzeń i efektów niepożądanych. W ostatnich latach duże zainteresowanie budzą również innowacyjne środki fotoprotekcyjne – kremy i balsamy z filtrami o bardzo wysokim współczynniku ochrony SPF 50+, zawierające dodatkowo filtry mineralne (tlenek cynku, dwutlenek tytanu) i substancje antyoksydacyjne, takie jak witamina E, polifenole czy ekstrakty roślinne. Stosowanie tych dermokosmetyków, w połączeniu ze stosowną odzieżą ochronną oraz nakryciami głowy, jest jednym z kluczowych elementów profilaktyki wtórnej oraz wspomagania leczenia. U osób szczególnie wrażliwych zaleca się również suplementację witaminami z grupy D i E oraz beta-karotenem, które wykazują działanie fotoprotekcyjne i wspierają regenerację skóry. Rozwijane są terapie oparte na nanotechnologii, które umożliwiają głębsze przenikanie substancji czynnych w skórę i zapewniają dłuższą ochronę przeciwsłoneczną. Coraz częściej wykorzystywane są także terapie wspomagające, m.in. probiotyki i prebiotyki poprawiające mikrobiom skóry, czy fotodynamiczna terapia LED, która wykazuje działanie przeciwzapalne i regenerujące. W wybranych przypadkach ciężkich postaci fotodermatoz, rozważa się zastosowanie terapii biologicznych, które modulują odpowiedź immunologiczną organizmu w sposób celowany. Przyszłość leczenia uczulenia na słońce to także personalizowane podejście oparte na badaniach genetycznych oraz monitorowaniu biomarkerów, co pozwoli jeszcze skuteczniej dostosować profil terapii do indywidualnych potrzeb pacjenta i zwiększyć bezpieczeństwo długoterminowego stosowania nowoczesnych leków i preparatów ochronnych.
Jak zapobiegać uczuleniu na słońce? Sprawdzone wskazówki
Skuteczna profilaktyka uczulenia na słońce, czyli fotodermatozy, wymaga zastosowania kompleksowej strategii, obejmującej zarówno odpowiednie nawyki codzienne, jak i właściwe wybory kosmetyczne i farmakologiczne. Najważniejszym elementem zapobiegania jest unikanie nadmiernej ekspozycji na promieniowanie ultrafioletowe, szczególnie w godzinach największego nasłonecznienia, czyli między 10:00 a 16:00. Osoby z tendencją do fotodermatoz powinny planować wszystkie aktywności na świeżym powietrzu na wczesny poranek lub późne popołudnie, a w okresach wzmożonego promieniowania UV korzystać z cienia i miejsc osłoniętych. Kluczowe znaczenie ma również odpowiedni strój ochronny – lekkie, przewiewne ubrania wykonane z gęsto tkanych materiałów, które zakrywają ramiona, dekolt i nogi, oraz szerokie kapelusze czy daszki chroniące twarz i szyję. W ostatnich latach na rynku dostępne są również specjalistyczne ubrania z filtrem UV, zalecane szczególnie osobom z przewlekłymi postaciami fotodermatoz oraz dzieciom i seniorom, których skóra wykazuje zmniejszoną odporność na działanie światła słonecznego. Niezwykle ważne jest noszenie okularów przeciwsłonecznych z wysokim filtrem UV, które chronią delikatną skórę wokół oczu oraz zapobiegają fotoodczynowym zmianom spojówek i powiek.
Ochrona skóry przed promieniowaniem UV wymaga także stosowania skutecznych filtrów przeciwsłonecznych. Wybór kosmetyków powinien być dopasowany do indywidualnych potrzeb – dla osób z fotodermatozami rekomendowane są preparaty o szerokim spektrum ochrony (UVA i UVB) oraz wysokim faktorze SPF 50+, które należy aplikować na odsłonięte partie skóry co najmniej 20-30 minut przed wyjściem na zewnątrz i ponawiać co 2-3 godziny, a także po kontakcie z wodą lub intensywnym poceniu się. Ważne jest, aby korzystać z produktów hipoalergicznych, pozbawionych substancji zapachowych i konserwantów, które minimalizują ryzyko dodatkowych reakcji alergicznych. W przypadku skłonności do reakcji fotoalergicznych warto unikać niektórych składników zawartych w perfumach, kosmetykach i lekach, które mogą podnosić fotowrażliwość skóry. Przed sezonem letnim zaleca się konsultację z dermatologiem w celu optymalnego doboru fotoprotektora oraz identyfikacji ewentualnych przeciwwskazań do stosowania wybranych preparatów. Wśród innowacyjnych metod wspierających profilaktykę znajduje się fotohartowanie, czyli stopniowe przyzwyczajanie skóry do działania promieniowania UV poprzez bardzo krótkie, kontrolowane ekspozycje, najlepiej pod ścisłą kontrolą lekarza specjalisty. Coraz większe znaczenie przypisuje się również suplementacji – szczególnie witaminie D, której synteza jest ograniczona przy regularnym stosowaniu filtrów, a także antyoksydantom takim jak witamina E, C czy karotenoidy, które wzmacniają naturalne mechanizmy ochronne skóry. Dodatkowo, w przypadku pacjentów przyjmujących leki mogące wywoływać fototoksyczność, wskazana jest ścisła konsultacja lekarska oraz, w miarę możliwości, zamiana preparatów na mniej fotouczulające. Ważnym aspektem profilaktyki jest także monitorowanie reakcji skóry na nowe kosmetyki, zioła, a nawet niektóre pokarmy – produkty takie jak seler, pietruszka czy cytrusy mogą w połączeniu z promieniowaniem słonecznym nasilać objawy fitofotodermatoz. Świadomie zastosowane środki zapobiegawcze i edukacja zdrowotna – zarówno wśród osób dorosłych, jak i młodzieży oraz dzieci – pozwalają nie tylko ograniczyć ryzyko wystąpienia objawów uczulenia na słońce, ale również minimalizować długoletnie konsekwencje uszkodzeń skóry i poprawiać jakość życia osób zmagających się z tą dolegliwością.
Podsumowanie
Uczulenie na słońce, czyli fotodermatoza, to problem, który dotyka coraz więcej osób. Rozpoznanie charakterystycznych objawów, takich jak swędzenie, zaczerwienienie i wysypka po ekspozycji na słońce, pozwala szybko podjąć odpowiednie kroki. Znajomość przyczyn, właściwa diagnostyka oraz świadomość czynników ryzyka pomagają w skutecznym leczeniu i ograniczaniu nawrotów schorzenia. Współczesna medycyna oferuje różne rozwiązania terapeutyczne, a skuteczna profilaktyka – w tym stosowanie kremów z filtrem UV, odpowiednie ubranie i unikanie szczytowej ekspozycji – pozwalają cieszyć się słońcem bez dolegliwości. Zadbaj o zdrowie skóry już dziś i wykorzystaj sprawdzone metody ochrony przed fotodermatozą.


