Bakteryjne zakażenia skóry to powszechny problem zdrowotny dotykający osoby w każdym wieku. Poznaj, jak je rozpoznawać, skutecznie leczyć i chronić się przed ich nawrotami dzięki aktualnej wiedzy medycznej.
Dowiedz się, jak rozpoznać i skutecznie leczyć bakteryjne zakażenia skóry. Poznaj objawy, przyczyny, diagnostykę i domowe metody zapobiegania!
Spis treści
- Czym są bakteryjne zakażenia skóry?
- Najczęstsze objawy infekcji skórnych
- Główne przyczyny i czynniki ryzyka zakażeń skóry
- Skuteczna diagnostyka zakażeń skórnych
- Nowoczesne metody leczenia i domowe sposoby
- Jak zapobiegać bakteryjnym zakażeniom skóry?
Czym są bakteryjne zakażenia skóry?
Bakteryjne zakażenia skóry to grupa schorzeń wywołanych przez różne gatunki bakterii, które przedostają się do naskórka, skóry właściwej lub głębszych tkanek i zaczynają się w nich namnażać, wywołując stan zapalny. Skóra w prawidłowych warunkach stanowi naturalną barierę ochronną przed drobnoustrojami, a na jej powierzchni żyje tzw. fizjologiczna flora bakteryjna, która nie tylko nie szkodzi, ale wręcz pomaga chronić organizm przed patogennymi (chorobotwórczymi) bakteriami. Do zakażenia dochodzi zwykle wtedy, gdy ta bariera zostaje naruszona – na przykład wskutek skaleczenia, otarcia, ukąszenia owada, oparzenia, zadrapania paznokciem, nieprawidłowego wyciskania zmian trądzikowych czy nawet intensywnego drapania swędzącej skóry. W takiej sytuacji chorobotwórcze bakterie, najczęściej gronkowce (Staphylococcus aureus, w tym szczepy MRSA oporne na metycylinę) oraz paciorkowce (głównie Streptococcus pyogenes), wykorzystują „otwarte wrota” i zaczynają się szybko namnażać. Bakteryjne zakażenia skóry obejmują bardzo szerokie spektrum zmian – od stosunkowo powierzchownych i łagodnych, takich jak liszajec zakaźny czy zapalenie mieszków włosowych, aż po głębokie i potencjalnie zagrażające życiu stany, jak ropowice czy martwicze zapalenie powięzi. Wspólną cechą tych schorzeń jest obecność procesu zapalnego, który objawia się najczęściej zaczerwienieniem, ociepleniem, obrzękiem, bólem oraz czasem wysiękiem ropnym. W odróżnieniu od infekcji wirusowych czy grzybiczych, zakażenia bakteryjne zwykle mają szybki, dynamiczny przebieg – zmiany na skórze mogą powiększać się z dnia na dzień, stawać się coraz bardziej bolesne, pojawiają się pęcherze wypełnione ropą, żółtawe strupy lub sączące się owrzodzenia. Istotne jest również to, że tego typu zakażenia mogą dotyczyć osób w każdym wieku – od noworodków i małych dzieci, przez dorosłych, aż po seniorów – choć szczególnie narażone są osoby z obniżoną odpornością, cukrzycą, otyłością, chorobami przewlekłymi, a także pacjenci po zabiegach chirurgicznych, dializach czy inwazyjnych procedurach medycznych. Warto zrozumieć, że bakteryjne zakażenie skóry nie zawsze ogranicza się wyłącznie do samej skóry – w niektórych przypadkach bakterie mogą wnikać głębiej, do tkanki podskórnej, mięśni, a nawet przedostawać się do krwiobiegu, prowadząc do sepsy, czyli uogólnionej reakcji zapalnej organizmu. Z tego powodu bagatelizowanie nawet pozornie drobnych, ropnych zmian i samodzielne „dłubanie” przy nich może mieć poważne konsekwencje zdrowotne.
Z perspektywy medycznej bakteryjne zakażenia skóry klasyfikuje się według głębokości i rozległości zmian, a także udziału struktur towarzyszących skórze, takich jak mieszki włosowe, gruczoły łojowe czy potowe. Do powierzchownych zakażeń zalicza się m.in. liszajec (często spotykany u dzieci, objawiający się miodowożółtymi strupami wokół ust i nosa), zapalenie mieszków włosowych (małe krostki wokół włosa), czy zanokcicę (ropne zapalenie wałów paznokciowych). Głębsze infekcje to na przykład czyrak i czyraczność, ropowice, a także łuszczyca i zapalenie tkanki łącznej, w których proces zapalny obejmuje tkankę podskórną i nierzadko szerzy się wzdłuż naczyń chłonnych. W praktyce lekarskiej istotne jest także rozróżnienie zakażeń typowo skórnych od tych, które zaczynają się w innych narządach, ale manifestują się również zmianami skórnymi – przykładem mogą być rozsiane ropnie skórne u osób z bakteriemią. Choć przyczyną jest najczęściej kontakt skóry z patogennymi bakteriami obecnymi w środowisku (np. na brudnych ręcznikach, sprzęcie sportowym, klamkach, w basenach, salonach kosmetycznych), to nie bez znaczenia jest stan samej skóry i całego organizmu. Sucha, popękana, podrażniona skóra, przewlekłe choroby dermatologiczne (np. atopowe zapalenie skóry, łuszczyca), nadmierna potliwość, a także niewłaściwa higiena lub odwrotnie – zbyt agresywne mycie, które niszczy naturalną barierę hydrolipidową – sprzyjają kolonizacji przez bakterie i ułatwiają rozwój zakażenia. Równie istotnym czynnikiem jest nieprzemyślane stosowanie antybiotyków, zarówno doustnych, jak i miejscowych, które mogą prowadzić do powstawania szczepów opornych na leczenie i nawracających infekcji skórnych. Z punktu widzenia pacjenta bakteryjne zakażenie skóry warto rozumieć jako stan, w którym równowaga między „dobrymi” a „złymi” bakteriami na powierzchni skóry oraz integralność bariery naskórkowej zostają poważnie zaburzone – wtedy organizm uruchamia silną reakcję obronną, a jej efektem są widoczne objawy zapalenia. Wczesne rozpoznanie, trafna ocena rodzaju i głębokości zakażenia oraz szybkie wdrożenie odpowiedniego leczenia (od prostych środków antyseptycznych i właściwej pielęgnacji, po antybiotyki i interwencje chirurgiczne w cięższych przypadkach) decydują o tym, czy proces chorobowy zostanie skutecznie zahamowany, czy też grozi dalszym szerzeniem się infekcji i powikłaniami ogólnoustrojowymi.
Najczęstsze objawy infekcji skórnych
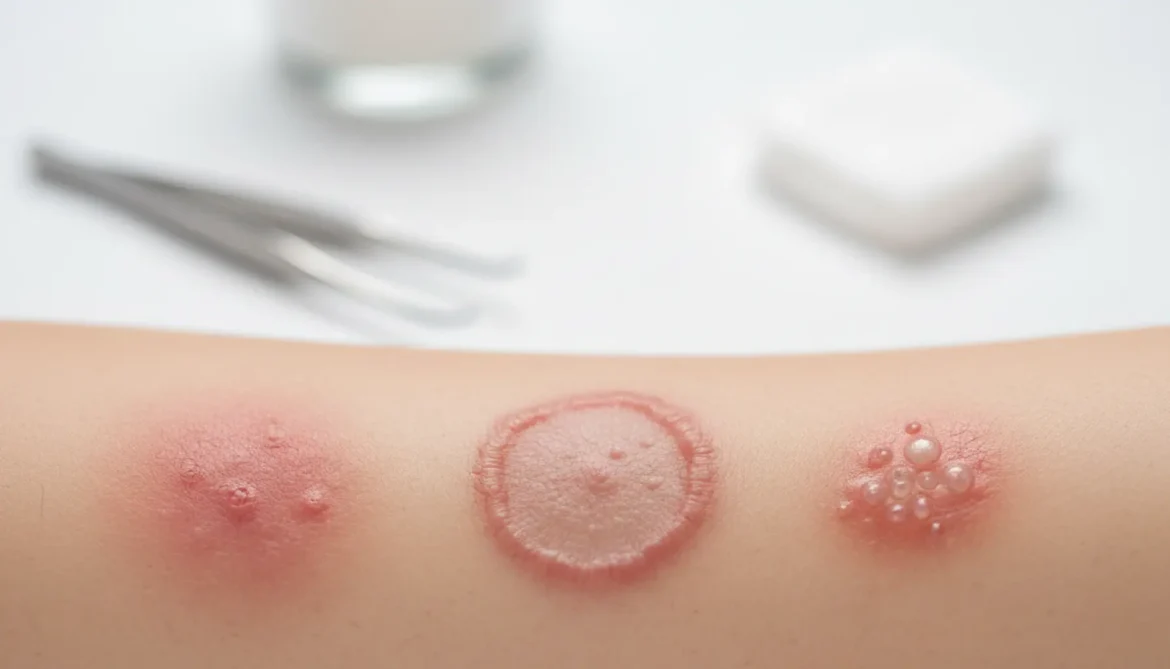
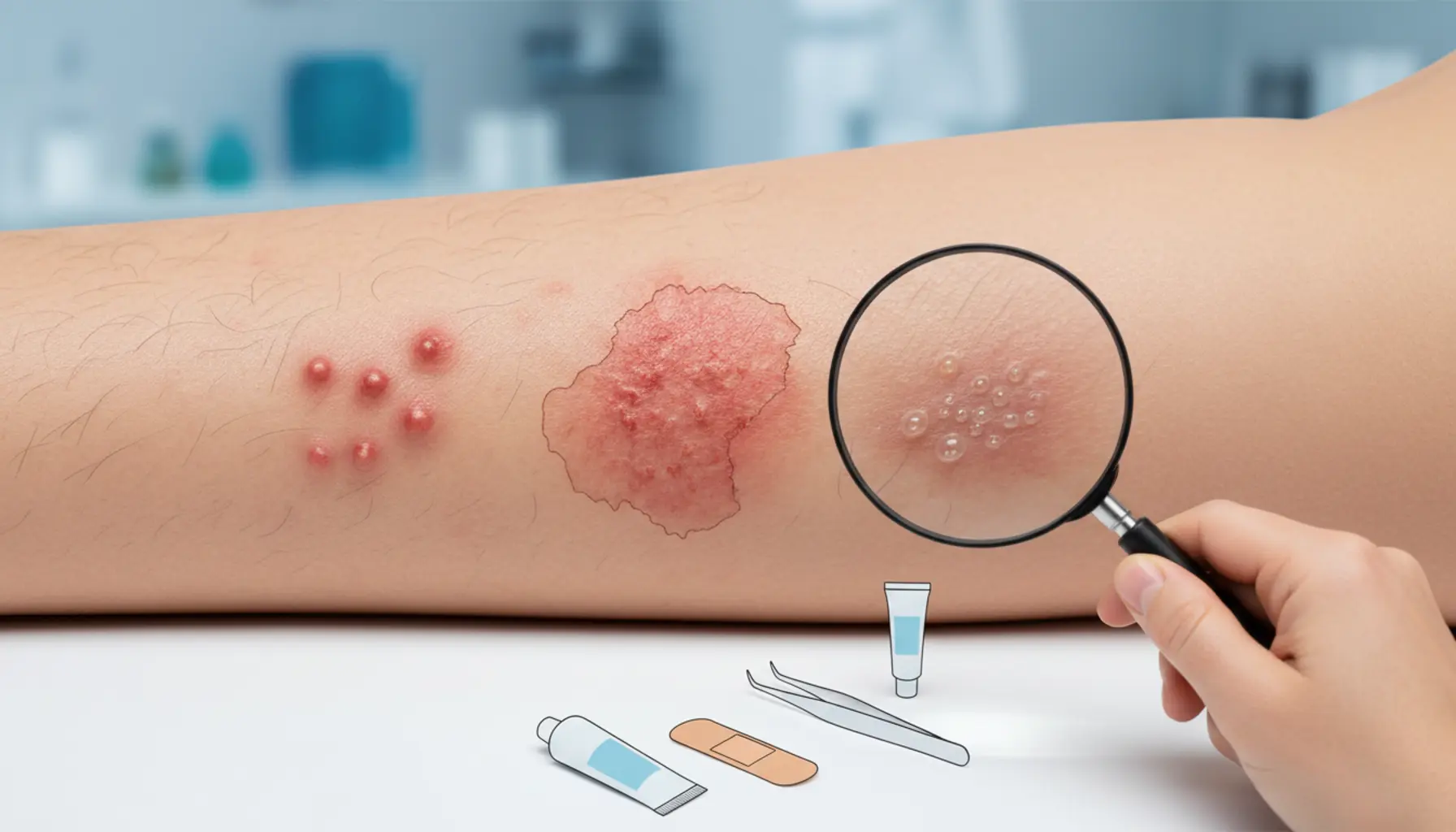
Bakteryjne zakażenia skóry mogą przyjmować bardzo różnorodny obraz kliniczny, jednak istnieje kilka typowych objawów, które pojawiają się najczęściej i powinny wzbudzić czujność. Do podstawowych należą zaczerwienienie (rumień), obrzęk, bolesność oraz podwyższone ucieplenie skóry w miejscu infekcji – jest to klasyczny obraz stanu zapalnego. Rumień zwykle ma wyraźnie odgraniczone brzegi lub, przeciwnie, rozlewa się stopniowo na otaczające tkanki, a skóra przy dotyku bywa napięta i „gorąca”. Pacjenci często opisują uczucie pulsowania, rozpierania lub „ciągnięcia” w zmienionym chorobowo obszarze, co wynika z narastającego obrzęku i zwiększonego przepływu krwi w miejscu zakażenia. Charakterystycznym, choć nie zawsze natychmiastowym objawem, jest also ból – od lekkiej tkliwości przy dotyku aż po silny, przeszywający ból, który może utrudniać poruszanie się lub wykonywanie codziennych czynności, zwłaszcza jeśli zmiany zlokalizowane są w okolicach stawów czy na stopach. Obok miejscowych dolegliwości często dochodzi do pojawienia się wysypki o różnym charakterze. Mogą to być drobne czerwone plamki, grudki, krostki z ropną treścią, pęcherzyki wypełnione mętnym płynem lub większe pęcherze, które po pęknięciu pozostawiają sączące się nadżerki i strupy. W liszajcu zakaźnym typowy jest obraz miodowożółtych strupów na zaczerwienionym podłożu, najczęściej na twarzy i dłoniach dzieci, natomiast w zapaleniu mieszków włosowych widoczna jest mała krosta zlokalizowana wokół włosa, często z białawym czubkiem ropnym. Niepokojące są zmiany, które w krótkim czasie powiększają się, twardnieją, skóra nad nimi robi się lśniąca, napięta, a dolegliwości bólowe intensyfikują się – może to świadczyć o tworzeniu się ropnia lub ropowicy wymagającej pilnej interwencji lekarskiej. U części chorych bakteryjne zakażenia skóry objawiają się także świądem, szczególnie na początku, kiedy dochodzi do drażnienia receptorów czuciowych przez toksyny bakteryjne i mediatory stanu zapalnego. Drapanie dodatkowo uszkadza naskórek i ułatwia bakterii rozprzestrzenianie się na sąsiednie obszary, co z czasem może prowadzić do pojawiania się kolejnych ognisk zapalnych. W przebiegu niektórych infekcji skórnych obserwuje się również złuszczanie naskórka, pękanie skóry, powstawanie bolesnych rozpadlin oraz sączenie się surowiczo-ropnej wydzieliny, która zasycha, tworząc strupy. Zmiany te mogą mieć nieprzyjemny zapach, co jest dodatkową wskazówką, że w obrębie skóry toczy się aktywny proces bakteryjny, a nie wyłącznie jałowy stan zapalny czy choroba alergiczna.
Oprócz objawów miejscowych, które dotyczą wyłącznie skóry i tkanek tuż pod nią, w przebiegu bakteryjnych zakażeń coraz częściej pojawiają się symptomy ogólne, świadczące o reakcji całego organizmu. Należą do nich gorączka (powyżej 38°C), dreszcze, uczucie rozbicia, bóle mięśniowo-stawowe i ogólne zmęczenie. Pojawienie się tych objawów zwykle oznacza, że infekcja jest bardziej zaawansowana lub dotyczy rozległego obszaru ciała, a układ odpornościowy intensywnie walczy z patogenem. W poważniejszych przypadkach można zauważyć również powiększenie i tkliwość okolicznych węzłów chłonnych, np. pachowych przy zakażeniach skóry rąk, pachwinowych przy zmianach na nogach czy szyjnych przy infekcjach twarzy i skóry głowy. Na skórze bywają widoczne czerwone, smukłe „smugi” przebiegające w kierunku węzłów chłonnych – świadczy to o szerzeniu się zapalenia drogą naczyń chłonnych (tzw. zapalenie naczyń chłonnych) i wymaga szybkiego wdrożenia leczenia. Poza wynikającymi z samej infekcji objawami, pacjenci mogą doświadczać dolegliwości wynikających z obecności zmian w newralgicznych okolicach ciała. Zakażenia w okolicy oczu mogą powodować obrzęk powiek, trudności z ich otwarciem, łzawienie i światłowstręt; zmiany w okolicy jamy ustnej mogą utrudniać jedzenie i picie, natomiast ropne ogniska na stopach i podudziach często prowadzą do problemów z chodzeniem, kulawizny i konieczności odciążania chorej kończyny. Warto też zwrócić uwagę na objawy nietypowe lub „maskujące się”, zwłaszcza u osób starszych, chorych na cukrzycę, z neuropatią czy zaburzeniami czucia – u nich infekcja może rozwijać się niemal bezboleśnie, przy mniej wyraźnym zaczerwienieniu, a pierwszym sygnałem bywa nagły spadek samopoczucia, osłabienie, senność lub wyraźne pogorszenie kontroli glikemii. U dzieci z kolei zakażeniom skóry nierzadko towarzyszy niepokój, rozdrażnienie, płaczliwość, brak apetytu czy trudności ze snem, nawet wtedy, gdy zmiany skórne wydają się niewielkie. Kluczowe jest więc nie tylko oglądanie samych wykwitów, krost czy obrzęku, ale także obserwacja całego organizmu i dynamiki objawów: szybko narastający ból, powiększający się obrzęk, pojawienie się gorączki, złego samopoczucia lub czerwonych smug wzdłuż kończyny to sygnały alarmowe, które powinny skłonić do pilnej konsultacji lekarskiej i diagnostyki w kierunku poważniejszego bakteryjnego zakażenia skóry.
Główne przyczyny i czynniki ryzyka zakażeń skóry
Bakteryjne zakażenia skóry najczęściej wywoływane są przez bakterie, które naturalnie bytują na naszej skórze lub w otoczeniu, a chorobotwórcze stają się dopiero wtedy, gdy znajdą „furtkę” do głębszych warstw tkanek. Do najczęstszych patogenów należą gronkowce (zwłaszcza Staphylococcus aureus, w tym jego szczepy oporne na metycylinę – MRSA) oraz paciorkowce beta-hemolizujące grupy A. W normalnych warunkach są one częściowo kontrolowane przez kwaśne pH skóry, warstwę sebum, prawidłową mikrobiotę i sprawnie działający układ odpornościowy. Gdy dochodzi do naruszenia tej równowagi – np. w wyniku urazów mechanicznych, nadmiernej potliwości, maceracji skóry czy niewłaściwej pielęgnacji – bakterie z łatwością wnikają w naskórek, mieszki włosowe albo uszkodzoną barierę hydrolipidową i zaczynają się namnażać. Kluczową przyczyną jest więc każdy rodzaj przerwania ciągłości skóry: drobne ranki, otarcia po goleniu, zadrapania po ugryzieniach owadów, pękające pięty, odciski, oparzenia termiczne i chemiczne, a także rany pooperacyjne lub odleżyny. Nawet pozornie błahe pęknięcia skóry przy bardzo suchej skórze czy atopii mogą okazać się punktem wyjścia do rozległego zakażenia, gdyż uszkodzony naskórek nie pełni już skutecznie roli tarczy ochronnej. Istotnym czynnikiem jest też nieprawidłowa higiena – zarówno jej niedobór (rzadkie mycie, noszenie przepoconych ubrań, wspólne używanie ręczników czy maszynek do golenia), jak i nadmiar w postaci agresywnych środków myjących, które niszczą naturalny płaszcz lipidowy i zaburzają skład fizjologicznej flory skóry. Niewłaściwe nawyki, takie jak wyciskanie pryszczy, rozdrapywanie strupów, drapanie zmian alergicznych czy podrażnionych przez owady, również zwiększają ryzyko, bo mechanicznie wprowadzają bakterie głębiej w tkanki. Do przyczyn wtórnych zalicza się również przewlekłe choroby skóry, takie jak atopowe zapalenie skóry, łuszczyca czy wyprysk kontaktowy – towarzyszące im mikrourazy, świąd i ciągłe drapanie sprzyjają zasiedleniu zmian przez patogenne bakterie oraz nawracającym infekcjom. Zakażenia mogą pojawiać się częściej także na obszarach skóry narażonych na przewlekłe drażnienie i ucisk – np. pod paskami, biustonoszem, w miejscach przylegania protez, ochraniaczy sportowych czy szczelnego obuwia, gdzie gromadzą się pot i bakterie, a brak wentylacji nasila macerację i stan zapalny. Znaczenie ma również klimat i środowisko – ciepłe, wilgotne warunki, korzystanie z basenów o nieodpowiednio dezynfekowanej wodzie, saun, siłowni oraz bliski kontakt skóra do skóry w zatłoczonych miejscach (szatnie, kluby fitness, internaty) zwiększają ekspozycję na patogenne szczepy, szczególnie MRSA. U dzieci oraz osób aktywnych fizycznie częstą przyczyną są urazy sportowe, otarcia i skaleczenia, którym nie poświęca się wystarczającej uwagi higienicznej – brak natychmiastowego oczyszczenia i zabezpieczenia rany tworzy idealne warunki dla rozwoju infekcji. Czynnikiem sprzyjającym jest również nadmierne stosowanie miejscowych i ogólnoustrojowych antybiotyków bez właściwych wskazań i nadzoru lekarskiego – prowadzi to do selekcji opornych szczepów bakterii, które łatwiej kolonizują skórę i wywołują zakażenia o cięższym przebiegu oraz gorszej odpowiedzi na standardowe leczenie.
Ryzyko rozwoju bakteryjnych zakażeń skóry w ogromnym stopniu zależy od ogólnej kondycji organizmu i funkcjonowania układu odpornościowego. Osoby z obniżoną odpornością – z powodu cukrzycy, przewlekłej niewydolności nerek, chorób wątroby, nowotworów, zakażenia HIV, po chemioterapii, terapii immunosupresyjnej czy przewlekłym stosowaniu glikokortykosteroidów – znacznie częściej zmagają się z nawracającymi, rozległymi infekcjami, takimi jak czyraki mnogie, ropowice czy czyraczność. U chorych na cukrzycę dodatkowo dochodzą zaburzenia mikrokrążenia, neuropatia i wolniejsze gojenie ran, co szczególnie predysponuje do infekcji w obrębie stóp (tzw. stopa cukrzycowa), gdzie nawet drobne pęknięcie skóry lub otarcie w bucie może przekształcić się w groźne zakażenie. W grupie ryzyka znajdują się też osoby starsze, u których skóra jest cieńsza, bardziej sucha, łatwiej ulega uszkodzeniom, a równocześnie często współistnieją choroby przewlekłe oraz wielolekowość, mogąca osłabiać odpowiedź immunologiczną. Dzieci, zwłaszcza uczęszczające do żłobków, przedszkoli i szkół, są narażone na szybkie szerzenie się zakażeń kontaktowych (np. liszajca zakaźnego) przez bezpośredni dotyk, wspólne zabawki czy tekstylia. Znaczący wpływ mają także czynniki stylu życia: palenie papierosów i nadmierne spożycie alkoholu pogarszają ukrwienie skóry i upośledzają gojenie, a przewlekły stres, bezsenność i niewłaściwa dieta (uboga w białko, witaminy A, C, E, cynk) obniżają naturalne mechanizmy obronne organizmu. Nadwaga i otyłość sprzyjają powstawaniu głębokich fałdów skórnych, w których panuje ciepłe, wilgotne środowisko sprzyjające maceracji, otarciom i nadkażeniom bakteryjnym – typowe są nawracające zapalenia w okolicy pach, pod piersiami, w pachwinach czy podbrzuszu. Istotnym czynnikiem ryzyka są także inwazyjne procedury medyczne i kosmetyczne: zabiegi chirurgiczne, zakładanie cewników, wkłuć dożylnych, piercing, tatuaże czy nieprofesjonalnie wykonywane zabiegi typu manicure, pedicure, depilacja woskiem lub igłowa mezoterapia. Jeśli nie są przeprowadzane w warunkach rygorystycznej sterylności, stają się prostą drogą wniknięcia bakterii w głąb tkanek, co może skutkować zarówno powierzchownymi infekcjami, jak i poważnymi ropowicami lub zakażeniami szpitalnymi opornymi na leczenie. Nie wolno także pomijać roli kontaktu z innymi osobami będącymi nosicielami patogennych bakterii – dotyczy to zwłaszcza osób mieszkających w dużych skupiskach (domy opieki, koszary, akademiki) czy członków rodzin, w których ktoś zmaga się z nawrotowymi czyrakami lub zakażeniami MRSA. Wspólne korzystanie z pościeli, ręczników, odzieży sportowej, a nawet urządzeń elektronicznych dotykanych bezpośrednio gołymi dłońmi może ułatwiać przenoszenie drobnoustrojów. Do szczególnych grup narażonych należą też pracownicy służby zdrowia, kosmetolodzy, fryzjerzy oraz sportowcy kontaktowi (zapasnicy, judocy, zawodnicy sportów walki), którzy regularnie stykają się z potem i skórą innych osób, a przy drobnych uszkodzeniach naskórka szybciej dochodzi u nich do kolonizacji skóry i rozwoju zakażenia. Wszystkie te czynniki – od miejscowych uszkodzeń bariery skórnej, przez choroby przewlekłe, po warunki środowiskowe i nawyki higieniczne – współdziałają ze sobą, decydując o tym, czy kontakt z bakteriami zakończy się tylko przejściową kolonizacją, czy rozwinie się pełnoobjawowe, a niekiedy ciężkie bakteryjne zakażenie skóry.
Skuteczna diagnostyka zakażeń skórnych
Skuteczna diagnostyka bakteryjnych zakażeń skóry opiera się przede wszystkim na dokładnym wywiadzie medycznym i badaniu fizykalnym, a dopiero w drugiej kolejności na badaniach dodatkowych. Lekarz rozpoczyna od rozmowy z pacjentem, pytając o czas pojawienia się zmian, tempo ich narastania, wcześniejsze urazy, zadrapania, ukąszenia owadów czy kontakt z osobami mającymi podobne objawy. Istotne są także informacje o chorobach przewlekłych, zwłaszcza cukrzycy, niewydolności krążenia, chorobach autoimmunologicznych, przyjmowanych lekach obniżających odporność czy niedawnych zabiegach chirurgicznych – wszystko to może zwiększać podatność na infekcje oraz modyfikować ich przebieg. Już na tym etapie lekarz ocenia również ogólny stan pacjenta, pytając o gorączkę, dreszcze, bóle mięśni, osłabienie, nudności, co może wskazywać na szerzenie się zakażenia poza skórę. Kolejnym krokiem jest szczegółowe oglądanie skóry: lekarz ocenia lokalizację i rozległość zmian, ich barwę, ucieplenie, obecność obrzęku, pęcherzy, krost, strupów, owrzodzeń czy wycieku ropnego. Typowy obraz bakteryjnego zakażenia to żywoczerwony, bolesny, ucieplony i często obrzęknięty obszar, czasem z wyraźnie odgraniczonymi brzegami (jak w róży) lub rozlanym rumieniem (jak w cellulitisie). Ropnie skórne charakteryzują się napiętym, bolesnym guzem z możliwym chełbotaniem, co świadczy o obecności zbiornika ropy. Dokładna ocena palpacyjna pozwala stwierdzić, czy proces obejmuje jedynie naskórek i skórę właściwą, czy także tkankę podskórną oraz struktury głębsze, co ma kluczowe znaczenie dla wyboru dalszego postępowania. Niezwykle istotne jest również odróżnienie bakteryjnych zakażeń skóry od innych chorób dających podobny obraz, takich jak alergiczne kontaktowe zapalenie skóry, pokrzywka, półpasiec, zakrzepowe zapalenie żył, zmiany w przebiegu dny moczanowej czy chorób reumatycznych. Dermatolog lub lekarz rodzinny, opierając się na typowym obrazie klinicznym, często jest w stanie postawić rozpoznanie już podczas pierwszej wizyty, jednak w razie wątpliwości zleca badania uzupełniające.
Badania dodatkowe w diagnostyce zakażeń skórnych dobiera się indywidualnie, w zależności od ciężkości objawów, chorób współistniejących oraz podejrzenia powikłań. Podstawowym narzędziem jest wymaz z powierzchni zmiany lub pobranie materiału z głębszych tkanek (np. z ropnia) w celu wykonania posiewu bakteriologicznego i antybiogramu. Umożliwia to identyfikację konkretnego drobnoustroju odpowiedzialnego za zakażenie (np. Staphylococcus aureus, w tym MRSA, czy Streptococcus pyogenes) i dobranie najbardziej skutecznego antybiotyku, co jest szczególnie ważne przy nawracających, rozległych lub słabo reagujących na leczenie infekcjach. W niektórych przypadkach, zwłaszcza gdy zmiana jest sucha lub trudno dostępna, wykonuje się delikatne zeskrobiny naskórka lub biopsję skóry, dzięki którym patolog może ocenić obraz histopatologiczny i potwierdzić lub wykluczyć zakażenie bakteryjne, grzybicze czy autoimmunologiczne. Przy podejrzeniu szerzenia się infekcji do krwi lub występowaniu silnych objawów ogólnych zlecane są badania laboratoryjne z krwi: morfologia (często z podwyższoną liczbą leukocytów), CRP, OB i prokalcytonina, które pomagają ocenić nasilenie stanu zapalnego i ryzyko sepsy. U osób z przewlekłymi owrzodzeniami, oparzeniami czy rozległymi ranami, zwłaszcza na podudziach, ocenia się także poziom glukozy we krwi i parametry funkcji nerek oraz wątroby, aby wychwycić czynniki utrudniające gojenie. W diagnostyce obrazowej najczęściej wykorzystuje się USG tkanek miękkich, które pozwala odróżnić zwykły obrzęk zapalny od powstania ropnia wymagającego nacięcia i drenażu oraz ocenić głębokość szerzenia się zakażenia. W ciężkich, nietypowych lub szybko postępujących przypadkach (jak podejrzenie zgorzeli gazowej czy martwiczego zapalenia powięzi) wykonuje się tomografię komputerową lub rezonans magnetyczny, aby precyzyjnie określić rozległość procesu i zaplanować leczenie chirurgiczne. Coraz większą rolę odgrywają też szybkie testy przyłóżkowe, np. testy paskowe wykrywające toksyny niektórych szczepów bakteryjnych, choć wciąż nie są one standardem w codziennej praktyce. Należy pamiętać, że diagnostyka zakażeń skórnych obejmuje również identyfikację czynników sprzyjających ich rozwojowi – dlatego często konieczne jest skierowanie pacjenta do diabetologa, angiologa lub immunologa w celu dalszej oceny układowej. Dzięki całościowemu podejściu, łączącemu dokładny wywiad, badanie skóry, celowane badania mikrobiologiczne, laboratoryjne i obrazowe, możliwe jest nie tylko postawienie trafnego rozpoznania, lecz także dobranie optymalnej terapii oraz zapobieganie nawrotom choroby.
Nowoczesne metody leczenia i domowe sposoby
Nowoczesne podejście do leczenia bakteryjnych zakażeń skóry łączy w sobie precyzyjną farmakoterapię z rozsądnym wykorzystaniem metod miejscowych oraz wsparciem domowej pielęgnacji. Podstawą jest właściwie dobrany antybiotyk – miejscowy lub ogólny – którego wybór zależy od typu i rozległości zmian, wieku pacjenta, chorób towarzyszących oraz ryzyka oporności bakterii. W przypadku łagodnych, ograniczonych infekcji, takich jak niewielki liszajec czy zapalenie mieszków włosowych, zwykle wystarczają preparaty miejscowe w postaci maści, kremów lub żeli zawierających antybiotyki (np. mupirocyna, kwas fusydowy) lub połączenia antybiotyku z substancją przeciwzapalną. Coraz częściej sięga się również po nowoczesne opatrunki z dodatkiem srebra, miodu medycznego lub poliheksanidyny, które działają przeciwbakteryjnie, ograniczają tworzenie biofilmu i sprzyjają szybszemu gojeniu przy jednoczesnym zmniejszeniu konieczności częstej zmiany opatrunku. W infekcjach o większej rozległości, z towarzyszącą gorączką lub objawami ogólnymi, lekarz włącza antybiotyki doustne lub dożylne, kierując się przede wszystkim prawdopodobnym czynnikiem etiologicznym (najczęściej gronkowce i paciorkowce) oraz aktualnymi wytycznymi dotyczącymi narastającej oporności bakterii, w tym szczepów MRSA. W trudniejszych przypadkach wykonuje się posiew i antybiogram, aby dobrać lek o jak najwęższym, ale skutecznym spektrum działania, co pomaga ograniczać problem antybiotykooporności. Leczenie chirurgiczne, takie jak nacięcie i drenaż ropnia, pozostaje złotym standardem w przypadku zbiorników ropy – samo podanie antybiotyku często nie wystarczy, jeśli zakażony materiał nie zostanie mechanicznie usunięty. Stosuje się przy tym nowoczesne techniki, jak np. drenaż pod kontrolą USG czy opatrunki podciśnieniowe (VAC), które wspomagają oczyszczanie rany i przyspieszają jej ziarninowanie. U pacjentów z chorobami przewlekłymi, takimi jak cukrzyca, bardzo ważna jest wielospecjalistyczna opieka – równoczesna kontrola glikemii, modyfikacja leków immunosupresyjnych, korekta niedoborów żywieniowych (np. białka, cynku, witaminy C i D) oraz edukacja w zakresie codziennej pielęgnacji skóry znacząco zwiększają skuteczność leczenia. Coraz większą rolę odgrywają też procedury wspomagające, w tym laseroterapia niskoenergetyczna, terapia światłem LED o właściwościach przeciwzapalnych czy wykorzystanie specjalistycznych preparatów przywracających równowagę mikrobiomu skóry, co jest szczególnie istotne u osób z nawracającymi infekcjami lub współistniejącymi dermatozami, jak atopowe zapalenie skóry.
Uzupełnieniem terapii medycznej są dobrze dobrane, bezpieczne domowe sposoby, które nie zastępują antybiotyków, ale mogą łagodzić objawy, przyspieszać gojenie i zmniejszać ryzyko powikłań. Kluczowa jest właściwa, codzienna higiena zakażonego miejsca – delikatne mycie letnią wodą z łagodnym środkiem myjącym o neutralnym pH, bez intensywnego tarcia, a następnie dokładne, ale ostrożne osuszenie skóry czystym, osobnym ręcznikiem. Należy unikać „domowego” przekłuwania, wyciskania krost czy samodzielnego nacinania ropni, ponieważ zwiększa to ryzyko rozsiania bakterii i powstania blizn; takie zabiegi powinny być wykonywane wyłącznie w warunkach gabinetu medycznego. W domu można natomiast stosować ciepłe, ale nie gorące okłady z jałowej gazy nasączonej solą fizjologiczną, które sprzyjają samoistnemu opróżnianiu drobnych ropnych zmian i łagodzą ból, pamiętając o dokładnym umyciu rąk przed i po kontakcie z raną. Korzystne jest także stosowanie preparatów z dekspantenolem, alantoiną czy cynkiem, wspomagających regenerację naskórka, ale wyłącznie na obszary bez aktywnie sączącej się ropy – w przeciwnym razie konieczna jest wcześniejsza konsultacja lekarska. Niektóre naturalne składniki, jak miód medyczny czy aloes, mają udokumentowane właściwości przeciwzapalne i kojące, jednak powinny być wykorzystywane wyłącznie w produktach o potwierdzonym bezpieczeństwie i po uzgodnieniu z lekarzem, szczególnie u osób z alergiami. W profilaktyce nawrotów ogromne znaczenie mają codzienne nawyki: noszenie przewiewnej, bawełnianej odzieży, częsta zmiana bielizny i skarpet, unikanie wspólnego używania ręczników, maszynek do golenia czy przyborów kosmetycznych, regularna dezynfekcja powierzchni w łazience i dokładne mycie rąk po kontakcie z raną. W przypadku osób korzystających z siłowni czy basenów zaleca się natychmiastowe mycie ciała po treningu, używanie własnych klapek i ręczników oraz unikanie siadania bezpośrednio na matach czy ławkach bez bariery materiałowej. Wspierająco działa również zdrowy styl życia: dieta bogata w warzywa, owoce, pełnoziarniste produkty zbożowe i dobre źródła białka, odpowiednie nawodnienie, sen oraz redukcja stresu pomagają utrzymać układ odpornościowy w dobrej kondycji, co zmniejsza ryzyko ciężkiego przebiegu infekcji. Domowe metody należy zawsze dostosować do zaleceń lekarza – jeśli mimo ich stosowania objawy się nasilają, pojawia się gorączka, dreszcze, silny ból, szybkie szerzenie się zaczerwienienia lub wyciek ropy, konieczna jest pilna konsultacja medyczna i ewentualna modyfikacja leczenia zgodnie z aktualnymi standardami terapeutycznymi.
Jak zapobiegać bakteryjnym zakażeniom skóry?
Profilaktyka bakteryjnych zakażeń skóry opiera się przede wszystkim na utrzymaniu nienaruszonej bariery skórnej oraz ograniczaniu kontaktu z drobnoustrojami chorobotwórczymi. Kluczową rolę odgrywa codzienna, ale jednocześnie rozsądna higiena. Skórę warto myć łagodnymi preparatami o neutralnym lub lekko kwaśnym pH, które nie naruszają naturalnej warstwy hydrolipidowej. Zbyt częste używanie silnie odtłuszczających żeli, peelingów mechanicznych czy środków z dużą zawartością alkoholu prowadzi do przesuszenia i mikropęknięć naskórka, co paradoksalnie zwiększa ryzyko wnikania bakterii. Po umyciu skórę należy delikatnie osuszyć czystym ręcznikiem, przykładanym, a nie pocieranym o skórę; każdy domownik powinien mieć własny ręcznik i regularnie go wymieniać. W profilaktyce ważne jest również mycie rąk – wodą z mydłem przez co najmniej 20 sekund – szczególnie po skorzystaniu z toalety, przed przygotowywaniem i spożywaniem posiłków oraz po kontakcie z ranami, wydzielinami i powierzchniami w miejscach publicznych. Osoby korzystające z siłowni, basenu czy sauny powinny używać klapek, unikać siadania bez ręcznika na wspólnych ławkach oraz po treningu jak najszybciej wziąć prysznic, zdejmując przepocone ubrania, które sprzyjają namnażaniu bakterii. Duże znaczenie ma odpowiedni dobór odzieży: najlepiej sprawdzają się materiały oddychające, najlepiej bawełniane, które odprowadzają wilgoć i nie powodują otarć. Zbyt obcisłe ubrania, syntetyczne tkaniny czy długotrwałe noszenie mokrych strojów kąpielowych lub bielizny stanowią idealne środowisko do rozwoju bakterii i powinny być ograniczane.
Równie ważne jest właściwe postępowanie z wszelkimi uszkodzeniami skóry – nawet drobnymi. Każde skaleczenie, zadrapanie, pęknięcie skóry na piętach czy otarcie butem należy jak najszybciej oczyścić bieżącą wodą, a następnie zdezynfekować delikatnym środkiem antyseptycznym przeznaczonym do skóry. W razie potrzeby ranę można zabezpieczyć jałowym plastrem lub opatrunkiem, pamiętając o ich regularnej wymianie i obserwacji okolicy pod kątem narastającego zaczerwienienia, bólu czy pojawienia się ropnej wydzieliny. Kategorycznie nie powinno się wyciskać krostek, ropni ani czyraków – takie działania „domowe” ułatwiają rozprzestrzenianie się bakterii w głębsze warstwy tkanek i do krwiobiegu. Osoby z przewlekłymi chorobami skóry (np. atopowe zapalenie skóry, łuszczyca, trądzik) powinny ściśle stosować się do zaleceń lekarza w zakresie leczenia i pielęgnacji, aby ograniczyć drapanie i pękanie skóry. Szczególną grupą ryzyka są chorzy na cukrzycę – w ich przypadku podstawą profilaktyki jest codzienna kontrola stóp (sprawdzanie, czy nie ma pęknięć, odcisków, ran), właściwe obuwie, odpowiednie skracanie paznokci oraz szybka konsultacja lekarska przy każdym podejrzanym uszkodzeniu. W kontekście stylu życia znaczenie ma utrzymywanie prawidłowej masy ciała, zbilansowana dieta bogata w warzywa, owoce, pełnoziarniste produkty zbożowe i zdrowe tłuszcze, które wspierają odporność, a także odpowiednia podaż białka niezbędnego do regeneracji tkanek. Należy ograniczać palenie papierosów i nadmierne spożycie alkoholu, które obniżają zdolności obronne organizmu i spowalniają gojenie. Nie można pominąć roli snu i redukcji stresu – przewlekły stres oraz niedobór snu zaburzają funkcjonowanie układu odpornościowego, co sprzyja nawracającym infekcjom. Ważnym elementem profilaktyki jest także unikanie dzielenia się przedmiotami osobistymi, takimi jak maszynki do golenia, ręczniki, gąbki, nożyczki do paznokci, a w domu, w którym ktoś zmaga się z aktywną infekcją skórną, regularne dezynfekowanie często dotykanych powierzchni (klamki, baterie, piloty). W przypadku nawracających zakażeń lub podejrzenia kontaktu z bakteriami opornymi, np. MRSA, warto skonsultować z lekarzem plan profilaktyczny, który może obejmować krótkotrwałe stosowanie specjalnych preparatów do nosa lub skóry, a także badanie i ewentualne leczenie nosicieli w bliskim otoczeniu pacjenta.
Podsumowanie
Bakteryjne zakażenia skóry to częsta dolegliwość, która może prowadzić do poważnych komplikacji, jeśli nie zostanie rozpoznana i leczona na czas. Wczesne zauważenie objawów oraz znajomość czynników ryzyka pozwalają na szybką reakcję i skuteczne wdrożenie leczenia. Profesjonalna diagnostyka, nowoczesne metody leczenia oraz wsparcie domowych sposobów pomagają nie tylko przyspieszyć powrót do zdrowia, ale również unikać nawrotów. dbając o odpowiednią higienę i profilaktykę, można skutecznie zmniejszyć ryzyko ponownego zakażenia. Pamiętaj, by skonsultować się z dermatologiem przy pierwszych niepokojących symptomach.